Артроскопия коленного сустава детей

Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Реконструкция ПКС.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Шрамы.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Источник
Повреждения коленного сустава в детском возрасте встречаются достаточно часто и составляют по нашим данным около 13% всех госпитализированных детей. Наличие в полости сустава значительного количества рентгенонеконтрастных анатомических образований, невозможность у большинства детей точно выяснить механизм травмы делают диагностику повреждений коленного сустава весьма затруднительной. Появление в педиатрической практике артроскопии позволило повысить эффективность диагностического процесса и обосновать лечебную тактику у детей с острой травмой коленного сустава.
В нашей клинике лечебно-диагностическую артроскопию стали широко применять с 1985 года, всего выполнено более 600 исследований. Значительное число наблюдений позволило нам сформулировать четкие показания к артроскопии коленного сустава у детей. Нами проанализировано 120 артроскопических исследований, выполненных в нашей клинике за последние два года по поводу повреждений коленного сустава. Преобладали дети старшей (12-15 лет) возрастной группы.
При анализе артроскопических находок следует подчеркнуть, что в подавляющем большинстве наблюдений (76,7%) повреждения коленного сустава носили множественный характер. Наиболее часто встречающейся патологией оказался разрыв внутренней поддерживающей связки с частичным повреждением наружно-боковой связки после травматического вывиха надколенника — 50 (41,7%) больных. Повреждения менисков с частичным повреждением связочного аппарата отмечены у 22 (18,3%) детей, причем у одного мальчика выявлено повреждение обоих менисков. Отрывы костно-хрящевых фрагментов с частичным повреждением боковых связок или передней крестообразной связки встречены у 12 (10,0%) детей. В остальных наблюдениях у 8 (7,5%) выявлен симптом медиопателлярной синовиальной складки или спаечный процесс в суставе. Повреждения связочного аппарата и субхондральные кровоизлияния отмечены у 8 (6,6%) детей, системная патология выявлена у 4 (3,3%), у одного ребенка артроскопия выполнена по поводу инородного тела сустава, и 15 (12,5%) детям артроскопия выполнена по поводу перелома межмыщелкового возвышения.
Оперативное лечение было выполнено 113 детям, в том числе 50 пострадавшим производили ушивание внутренней поддерживающей связки с пересечением наружной поддерживающей связки. Первичный шов мениска при паракапсулярном разрыве его выполнен в 14 наблюдениях, в 11 случаях произведена полная или частичная менискэктомия. Удалено 26 костно-хрящевых фрагментов и одно инородное тело, и в 2-х случаях фрагменты фиксированы спицами или винтом. Артролиз и иссечение патологически измененной медиопателярной синовиальной складки выполнено 9 детям, и 15 пациентов оперировано по поводу перелома межмыщелкового возвышения.
Такие оперативные вмешательства как частичная менискэктомия, артролиз, удаление костно-хрящевых фрагментов и инородных тел, иссечение медиопателярной синовиальной складки выполнялись по традиционной методике, широко описанной в литературе. Однако некоторые оперативные вмешательства выполняются нами по оригинальной методике. За время наблюдения осложнений воспалительного характера не отмечено.
Внедрение артроскопии в практику детской хирургии позволяет у детей с повреждениями коленного сустава не только объективизировать характер и локализацию повреждения, но и обосновать хирургическую тактику и оптимизировать оперативное лечение.
Лужицкий Л.Б., Никишов C.O., Ратин Д.А., Афанасьев А.С., Кешишян Р.А.
НИИ неотложной детской хирургии и травматологии, г. Москва
Опубликовал Константин Моканов
Источник


Артроскопия суставов > Коленный сустав > Артроскопия коленного сустава
Артроскопия при травмах сустава колена
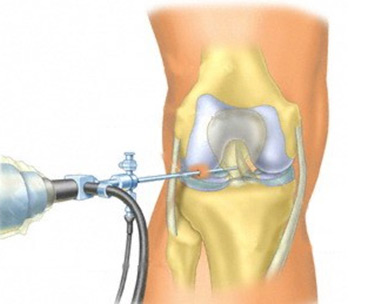
Проблемы с суставами колен возникают у многих людей. Проявиться такое заболевание может и в результате травмы, и даже без видимых причин – к примеру, по причине старения, изнашивания суставов. Пациент постоянно страдает от дискомфорта и боли в области колен. Забыть о данном заболевании позволяет проведение артроскопии колена.
Данный метод лечения, а также диагностики эндоскопический. Это означает, что в суставную полость через микронадрезы, выполняемые над пораженным суставом, вводят специальный видеоэндоскопический инструмент. Величина надреза(ов) при проведении артроскопии сустава – около 5 миллиметров.
Артроскопия позволяет поставить наиболее точный диагноз. По сравнению с прочими методами исследований, точность данного метода при выявлении заболеваний почти стопроцентная. Диагностическая артроскопия сустава колена помогает выявлять такие заболевания, состояния, как:
- рассекающий остеохондрит;
- ревматоидный артрит;
- деформирующий артроз;
- разрывы связок, сухожилий;
- повреждения крестообразных связок;
- повреждения менисков;
- привычный вывих надколенника;
- внутрисуставные переломы;
- синовиты неясной этиологии;
- наличие свободных хондромных тел в суставе;
- прочие симптомы, которые не поддаются стандартным приемам исследованиям, в частности, артрографии.
Артроскопия
Артроскопия проводится для лечения различных повреждений суставных тканей, а также при диагностических мероприятиях, направленных на установление основных причин заболевания. Такой метод имеет минимальный инвазивный характер. Артроскопическая хирургия имеет большие преимущества над другими традиционными методами лечения и профилактики. При таком способе сустав полностью не открывается, благодаря чему уменьшается объем поврежденных соединительных тканей. Это намного сокращает процесс послеоперационного восстановления. Незначительные разрезы в дальнейшем образуют малозаметные рубцы.
История и принцип метода
Впервые метод артроскопии был использован в 1919 году при обследовании коленного сустава. Для этого использовался специальный цистоскоп. В дальнейшем артроскопия применялась для диагностики патологий в плечевых и тазобедренных суставах.
В настоящее время суть метода заключается в том, что в месте хирургического вмешательства делают два или более небольших отверстия для введения прибора артроскопа и специальных хирургических инструментов. Такие инструменты имеют маленькие размеры. Ими и проводят операцию на суставных тканях. А с помощью артроскопа, который имеет видеокамеру, осуществляется внимательное наблюдение за состоянием тканей.
Современные технологии артроскопии предусматривают введение специальных трубок, которые имеют микроинструментарий. С помощью монитора контролируется состояние и проводится необходимое лечение или диагностика.
В каких случаях назначается процедура
Показания, при которых надо проводить артроскопию:
- артрозы;
- артриты;
- гемартрозы;
- различные повреждения менисков;
- разрывы крестообразных связок;
- удаление лишней жидкости;
- вывихи и подвывихи надколенника;
- киста мениска;
- болезнь Гоффа, при которой жировое тело имеет патологию;
- удаление спаек в суставе.
Кроме лечения этих патологических состояний, артроскопия назначается для выполнения различных видов диагностики. А также при эндопротезировании коленных структур, которые подверглись повреждению.
В сравнении со всеми остальными методами хирургического вмешательства, артроскопия имеет много преимуществ:
- Минимальная травматичность процедуры, благодаря небольшим разрезам – до 0,5 см. В отличие от разреза при классическом методе, который может быть до 20 см. При артроскопии швы, как правило, не накладывают. Заживление раны происходит самостоятельно.
- Лучшее состояние пациентов в послеоперационный период. Боль и отечность слабо выражена.
- Сокращение длительности восстановления. В связи с этим быстрая выписка пациента, иногда даже в день проведения операции. Выписка же после открытой операции осуществляется не менее чем через 10 дней.
- Рубцовая контрактура, кровотечение, инфицирование и остальные осложнения после операции почти не встречаются.
- Малозаметный рубец.
- Отсутствие гипса. Вместо него фиксирующая повязка.
- Индивидуальное обезболивание.
- Возможность одновременного сочетания диагностики и лечения.
- Отсутствие противопоказаний для проведения процедуры, за исключением острого воспаления сустава.
- Быстрая и точная диагностика.
- Экономия времени.
- Доступная стоимость.
- Высокий профессионализм врачей.
Длительность регенерации тканей
Полная регенерация тканей после артроскопии происходит за меньший период времени, чем после традиционного хирургического вмешательства. Реабилитационные процедуры предусматривают массаж, гимнастику, физиотерапию. Выполняется постепенное увеличение нагрузки на сустав. Профилактика развития осложнений проводится с помощью антибиотиков и кровоостанавливающих препаратов. Современные клиники оснащены специальными тренажерами и физиотерапевтическими системами. Опытные реабилитологи контролируют выполнение упражнений и общее состояние пациентов. Интенсивное восстановление позволяет благополучно закончить лечение больного и вернуть ему физическую активность за короткий срок.
Проведение артроскопии коленного сустава
Артроскопическую хирургию коленного сустава назначают после полного обследования пациента. Ее проводят в основном для диагностики, а также для лечения менисков и восстановления крестообразных связок. Артроскопия помогает пациентам с артрозами (отложение солей). В этих случаях операцию желательно проводить на ранних стадиях, что позволяет остановить дальнейшее развитие патологического состояния. Выраженную боль, различный характер деформации суставов устраняют за короткое время. Лечебный эффект сохраняется продолжительный период. С помощью нового современного оборудования проводят пластику крестообразных связок.
При стандартной артроскопии через небольшой разрез вставляется артроскоп. В дополнительные разрезы вводятся хирургические инструменты для манипуляционных действий. Оптическая съемка позволяет полностью осмотреть и оценить состояние тканей.
Можно поставить диагноз, выявить повреждения менисков, связок, различных причин возникновения болевых ощущений. Данная методика проводится в специализированных травматологических или ортопедических клиниках (частных или государственных), которые оснащены современным оборудованием и необходимыми инструментами. Артроскопию назначает ортопед-травматолог. Отзывы об этой операции – положительные. Как правило, пациенты легко переносят процедуру, которая в конечном итоге дает хорошие результаты. Вам посоветуют удобное медицинское учреждение, где можно выполнить данное хирургическое вмешательство. С информацией о конкретной клинике вы сможете ознакомиться на сайте, а также почитать отзывы.
Стоимость в Москве
При выборе медицинской клиники необходимо обратить особое внимание на квалификацию врача, а также на наличие современного и качественного оборудования. Также нужно выбрать форму собственности клиники – частную или государственную. После этого нужно определиться со стоимостью процедуры. Назначение стоимости лечения основано на таких факторах:
- количество диагностических исследований;
- степень сложности травмы;
- вид использованных препаратов;
- вид анестезии;
- наличие современного артроскопа с качественной камерой и специальных инструментов;
- применение реабилитационных мероприятий;
- расходные материалы;
- выбор палаты.
После проведения операции уже через 2 дня проводят реабилитационные мероприятия: лечебную физкультуру, гимнастику, массаж и др. Движение коленного сустава может полностью восстановиться через 3 недели.
Артроскопия коленного сустава это
метод лечения множества заболеваний. Посредством видиоэндоскопа, а также специальных хирургических инструментов хирург выполняет манипуляции, которые направлены на то, чтобы провести лечение, а также добиться восстановления функций сустава. Перечислим заболевания, при которых может быть показана артроскопия сустава колена:
- артриты;
- наличие инородных, а также внутрисуставных тел;
- разрывы менисков;
- разрывы крестообразных связок;
- повреждение суставного хряща;
- повреждение синовиальной оболочки;
- вывих надколенника;
- различные воспалительные заболевания.
Оборудование высокой точности позволяет проводить артроскопию колена максимально результативно, избегая большинства рисков, которые свойственны любому оперативному вмешательству.
По этой причине во многих случаях предпочтительной является именно артроскопия сустава колена, цена за проведение которой приемлема почти для каждого. Важно также знать, что при проведении подобных операций срок реабилитации – не более 10-14 дней. Скорость восстановления после артроскопии коленного сустава, малая стоимость реабилитации, а также значительное сокращение потерь времени – факторы, которые делают лечение доступным для каждого. Уже через две-три недели пациенты возвращаются к работе, если, безусловно, она не сопряжена с серьезными физическими нагрузками. Когда же работа больного требует большого физического напряжения, то вернуться к работе можно только через 3-4 недели после проведения артроскопии.
Артроскопия коленного сустава
 Артроскопия — прогрессивная хирургическая операция, проводящаяся в целях диагностирования и исцеления групп суставов. Артроскопия — это уникальная возможность делать операции без разрезов. Риски для больного в данном излечении максимально малы, а на реабилитацию уходит гораздо меньшее количество времени в сопоставлении с открытым оперированием. Операция атроскопия коленного сустава протекает без надобности вскрытия мягких тканей, что на порядок уменьшает этап реабилитации больного.
Артроскопия — прогрессивная хирургическая операция, проводящаяся в целях диагностирования и исцеления групп суставов. Артроскопия — это уникальная возможность делать операции без разрезов. Риски для больного в данном излечении максимально малы, а на реабилитацию уходит гораздо меньшее количество времени в сопоставлении с открытым оперированием. Операция атроскопия коленного сустава протекает без надобности вскрытия мягких тканей, что на порядок уменьшает этап реабилитации больного.
Артроскопия коленного сустава. Советы травматолога
Артроскопия коленного сустава – хирургическая манипуляция для лечения и диагностики внутренних повреждений. Эта процедура проводится с помощью специального аппарата артроскопа. Преимущество данной операции еще и в том, что она не затратная во времени, нет необходимости сильно повреждать внешние ткани и процесс реабилитации пациента проходит быстро.
Как и когда проводится артроскопия
Артроскопия коленного сустава — эффективный метод проведения хирургической процедуры, который используют при заболеваниях колена. Эндоскопические манипуляции с использованием артроскопа позволяют проводить не только операции, но также и диагностику. Внутрь коленного сустава пациенту вводятся хирургические оптические инструменты, подсоединенные к цифровой камере. Благодаря чему врач получает возможность онлайн просмотра всех процессов, происходящих внутри.
Колено после артроскопии
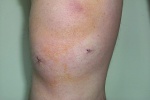 Артроскопия колена является одним из самых эффективных методов диагностики большинства повреждений коленного сустава: разрыва мениска, нарушение в хрящевой ткани, артрита и артроза. Результат данной процедуры в основном зависит от качества оборудования и от того, насколько квалифицирован врач. Артроскопия может быть как диагностической, так и лечебной.
Артроскопия колена является одним из самых эффективных методов диагностики большинства повреждений коленного сустава: разрыва мениска, нарушение в хрящевой ткани, артрита и артроза. Результат данной процедуры в основном зависит от качества оборудования и от того, насколько квалифицирован врач. Артроскопия может быть как диагностической, так и лечебной.
Особенности артроскопии у детей
 Активные занятия профессиональным спортом детей и подростов приводит к повышению количества повреждений, которое ежегодно возрастает. Специалисты считают, что это самые тяжелые травмы, которые требуют срочного вмешательства и незамедлительного лечения. Не стоит забывать и о периоде реабилитации, во время которого необходимо строго выполнять все рекомендации лечащего врача.
Активные занятия профессиональным спортом детей и подростов приводит к повышению количества повреждений, которое ежегодно возрастает. Специалисты считают, что это самые тяжелые травмы, которые требуют срочного вмешательства и незамедлительного лечения. Не стоит забывать и о периоде реабилитации, во время которого необходимо строго выполнять все рекомендации лечащего врача.
Источник
