Артроскопия хряща коленного сустава

Здравствуйте, Друзья!
Мы, наконец, подобрались к теме травм и разрушений хряща коленного сустава. Прежде чем читать дальше, я очень советую прочитать статью про хрящи коленного сустава. Про их строение, назначение, состав и функции. Думаю, большинство вопросов должно отпасть. В этой статье мы поговорим уже о травмированном хряще и о том, какими способами сегодня его можно восстановить. Мы разберём:
Виды повреждений
В коленном суставе два вида хряща: волокнистый хрящ (мениски) и гиалиновый хрящ (хрящевая ткань, покрывающая головки кости с мыщелками и внутреннюю сторону коленной чашечки (надколенника). Мениски мы разобрали. Поговорим о гиалиновом хряще.
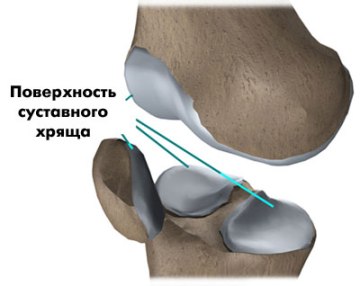
Также как и мениски, хрящ коленного сустава может повреждаться как в результате травмы, так и разрушаться вследствие дегенеративных изменений.
Травматические повреждения
Травматическое повреждение гиалинового хряща, как самостоятельная травма, встречается редко. Его повреждения являются следствием иных травм коленного сустава.
Как это происходит?
Суставной хрящ повреждается при прямой травме (удар, падение). Повреждение может произойти и при сочетании прямой травмы с ротацией суставных поверхностей, когда не туда пошло колено.
Первый вариант травматического повреждения гиалинового хряща (моментальный).
Разрушение и травма хряща могут возникнуть в момент самой травмы. Это зависит от силы и нагрузки, которые не выдержало колено.
Например, при травме возникает разрыв крестообразной связки. Кости смещаются в нехарактерном направлении и тем самым травмируют (повреждают) мениск. Если сила достаточно большая, то дальше повреждается гиалиновый хрящ. Он может треснуть, может оторваться от кости его кусок. Дальше может произойти уже перелом мыщелка кости (отлом выступа). Данная травма очень серьёзная. Лечиться в данном случае придётся долго.

Второй вариант повреждения гиалинового хряща (постепенный).
Этот случай относится ко мне конкретно. У меня произошёл разрыв крестообразной связки. Так как в моём случае связка оказалась очень важна в вопросе сохранения стабильности сустава, то при нестабильности и нарушении амплитуды движения через некоторое время произошло повреждение мениска. Ещё через некоторое время при неправильном воздействии на хрящи, произошло повреждение самого хряща.
Кроме того, напомню про статью о травмах мениска. Там подробно рассказывается про хондромные тела и суставные мыши, которые, свободно перемещаясь в полости сустава, неизбежно приводят к его повреждениям. Да и сам мениск, находясь в повреждённом состоянии, не на своём месте, оказывает лишнее давление и разрушает гиалиновый хрящ.
Дегенеративные повреждения
Что касается дегенеративных повреждений, то здесь тоже всё просто. С возрастом, из-за наплевательского отношения к своему здоровью, а следовательно и суставам, хрящи не получают необходимых питательных веществ. Страдает от того же самого и синовиальная жидкость, и мениски. Мениски высыхают, твердеют, хрящ тоже теряет былую упругость и способность амортизировать и противостоять нагрузкам. Он начинает истончаться, трескаться. Из-за невозможности правильно и свободно двигаться в суставе возникают твёрдые наросты, которые замещают и разрушают хрящевую ткань. Такой процесс называется образованием остеофитов.
Остеофиты – костных разрастания, имеющие вид наростов. Представляют собой отложение кристаллов кальция (в народе, отложение солей).
Из-за недостатка подвижности структура коленного сустава начинает атрофироваться, суставная жидкость становится густой, вязкой. Так как хрящ питается посредством суставной жидкости, то поступление питательных веществ к хрящевой ткани прекращается, состояние сустава всё больше ухудшается.
Из-за истончения хряща и отсутствия нормальной суставной жидкости уменьшается расстояние между костями. При ходьбе начинается лишнее трение, поверхности суставов начинают цеплять друг друга. Разрушительные процессы продолжают все больше прогрессировать. По утрам начинает чувствоваться скованность и другие болезненные состояния. Это происходит и при выполнении нагрузок, и в покое. Болезненным становится ходьба по лестнице. Чтобы избавиться от боли, мы начинаем прихрамывать. Хромата ведёт за собой неправильную нагрузку на мышцы и позвоночник. Постепенно передвигаться без трости или костылей становится невозможно.
Ну и когда боль становится совсем невыносимой, а хряща уже нет, то всё это дело спиливается и ставится искусственный сустав. Я думаю, алгоритм, в принципе понятен.
И здесь я повторюсь. Всегда надо помнить, что травмы в молодом возрасте, последующие операции, неправильные физические нагрузки и наплевательское отношение к своему здоровью и суставам в дальнейшем могут достаточно быстро привести к дегенеративным изменениям и разрушению менисков и хрящей. Если у Вас была операция на суставе, была травма мениска и хряща, то Вы, как никто другой, должны думать и заботиться о своих суставах, делать всё возможное для преобладания восстановительных процессов в суставах над разрушительными. Об этом как раз весь мой блог: правильное питание, здоровый образ жизни, исключение всего вредного, правильные физические нагрузки и вера, что всё у нас будет хорошо.
Боли при травмах хряща
Как Вы знаете из статьи про хрящи, в них нет нервов и кровеносных сосудов, и болеть они не могут, но при их повреждении мы испытываем боль. Боль вызывает раздражение нервных окончаний вокруг линии соединения хряща и кости.
Острая и резкая боль в коленном суставе сразу после травмы при повреждении суставного хряща может иметь некоторую специфику. В зависимости от места повреждения, боль может усиливаться при определенных движениях, при сгибании на определенный угол. При ходьбе боль можно не ощущать. Также возможны блокады сустава (невозможность до конца согнуть или разогнуть сустав) вследствие попадания оторванного и свободно болтающегося в суставе фрагмента хряща, защемляющегося между другими структурами сустава.
Также гиалиновым хрящом выстлана внутренняя поверхность надколенника и его повреждение тоже может провоцировать боль. В этом случае боль возникает при активных и пассивных движениях надколенника. Такая боль может быть слабой и умеренной, при этом неопределенной локализации, усиливаться в месте повреждения при физической нагрузке. В этом случае вероятен синовит (воспаление синовиальной сумки и скопление лишней жидкости) и атрофия четырехглавой мышцы бедра.
Диагностика повреждения хряща
Дело в том, что диагностировать однозначно и точно повреждение хряща довольно сложно. Рентгеном увидеть хрящ невозможно, прощупать руками тем более. Здесь надо сказать, что даже самый эффективный способ диагностики МРТ (магнитно-резонансная томография) в отношении хряща тоже может быть ошибочным и неточным, не говоря уже о других методах (УЗИ, компьютерная томография и т.д.) Только действительно обширные повреждения обнаруживаются данным способом. Поэтому артроскопическое исследование, то есть способ проникновения в сустав, чтобы увидеть всё своими глазами – самый действенный. Очень часто, в процессе операции на связках или мениске, хирург обнаруживает повреждение хряща и принимает решение о его лечении во время операции.
Оперативное лечение хряща
Во время операции на коленном суставе или при артроскопическом исследовании, обнаружив повреждение гиалинового хряща, хирург диагностирует проблему и принимает решение о лечении.
Цель любой операции — это восстановление конфигурации повреждённого хряща и уменьшение болевого синдрома. В каждом отдельном случае вид операции выбирается хирургом на основании таких факторов, как: место и степень повреждения хряща, возраст, сопутствующие заболевания, физическая активность.
На начальном этапе, при обнаружении повреждения, при артроскопии проводят артроскопическую санацию коленного сустава и его лечение. Артроскопическое лечение предполагает лазерную коабляцию хряща, вымывание изменённой синовиальной жидкости, удаление оторванных частичек хрящевой ткани с продуктами распада суставного хряща и удаление нежизнеспособных участков суставного хряща.
Лазерная коабляция — шлифовка или полировка лазером суставного хряща, выравнивание его поверхности.
При этом хирург проводит одну из самых распространённых операций на хряще в данном случае (мне делали именно это) – микрофрактурирование. Данный метод основан на стимуляции естественного образования хрящевой ткани. Применяется микрофрактурирование в тех случаях, когда повреждение хряща уже начало достигать поверхности кости. В зоне повреждения, при помощи специального инструмента (шило-перфоратор), хирург проделывает небольшие отверстия, необходимые для выхода стволовых клеток костного мозга, которые могут стать основой для хряща-заменителя. Также, применяемая при данном методе микроперфорация (повреждение) кости, улучшает питание повреждённого хряща и усиливает его регенерацию. Микрофрактурирование можно проводить только при здоровой костной ткани (что такое здоровая кость написано здесь). Повреждение со временем зарастает изменённым волокнистым хрящом. Он не так надёжен и функционален как гиалиновый, но жить можно.
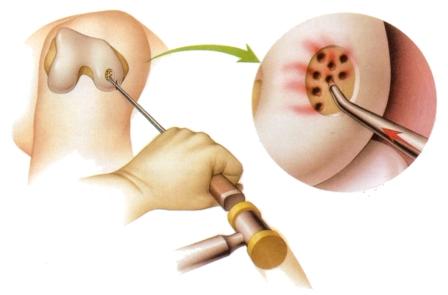 Проведение операции микрофрактурирования с микроперфорацией кости
Проведение операции микрофрактурирования с микроперфорацией кости
Как я уже сказал, обширные разрушения хряща уже можно диагностировать методом МРТ. Поэтому способ лечения при таких разрушениях выбирается заранее.
На сегодняшний день выделяется две основные методики:
- трансплантация хондроцитов (трансплантация на уровне клеток хряща),
- «Мозаичная хондропластика» или костно-хрящевая аутопластика.
Мозаичная хондропластика. При этом методе лечения повреждённый участок хряща удаляется из сустава. Фрагмент здорового, не повреждённого хряща берётся из той части хряща, которая не подвергается значительным нагрузкам или в течении жизни вообще не участвует в работе сустава. Затем этот фрагмент устанавливается вместо удалённого, разрушенного участка. Места забора закрываются искусственным материалом. Здесь существуют различные способы и технологии, выбираемые врачом, в зависимости от его возможностей и умения и состояния пациента, но принцип один.
 Операция мозаичной хондропластики
Операция мозаичной хондропластики
Трансплантация хондроцитов. Операция проводится в два этапа. Во время первой операции частицы хряща берутся из коленного сустава. Вместе с кровью самого пациента отправляются в лабораторию. В лаборатории клетки выращиваются в специальном контейнере в течение 6-и недель. По истечении этого срока получают клеточную суспензию.
Во время второй операции выращенные клетки вводятся в область повреждения. Для этого область дефекта хряща сначала освежается, и клетки (сфероиды) вводятся на освежённый участок повреждения.
Хондроцит — основная клетка хрящевой ткани. Формируются из хондробластов, но при этом малоактивные хондроциты сохраняют способность к делению. Хондроциты имеют овальную форму и больший, чем хондробласты, размер. Основная функция — синтез и выделение компонентов межклеточного вещества, образующего аморфное вещество и волокнистые структуры хряща. Деятельность хондроцитов увеличивает массу хряща изнутри (интерстициальный рост), что, совместно с хондробластами, позволяет регенерировать повреждённый хрящ. (Википедия)
Как Вы понимаете, такой способ очень дорог и проводится преимущественно при лечении за рубежом.
Заключение
На этой высокой ноте я закончу данную статью, что бы не нагружать Вас сильно. Осталось разобрать не менее важный вопрос: «Операцию то мы провели, а вот что нам делать потом?»
Если Вы внимательно читали, то обратили внимание на то, что лечение и операции проводятся и возможны только при здоровой костной ткани, здоровом хряще и других факторах, определяющих, в каком состоянии находится наш организм.
Как Вы понимаете, после проведения всех процедур, когда врачи хирургическим путём уже сделали всё, что они могут на сегодняшний день, вся ответственность за исход ложится на Вас и только на Вас. Чтобы помочь организму восстановить повреждения и прийти к благополучному исходу после всех этих манипуляций, нам нужно с Вами приложить некоторую долю усилий.
Попробуем разобраться, что делать, что бы избежать травм и разрушения хряща и как жить, если уже есть повреждение хряща. Попробую также высказать свою точку зрения по поводу продолжения спортивных увлечений и занятий, когда подтверждена травма хряща. Что делать, если врач уже сказал Вам: «Между прочим, шахматы тоже спорт». Убийственная фраза для человека, привыкшего к активному образу жизни, когда ещё много времени и так хочется заниматься своим любимым видом спорта.
Нам необходимо научиться жить, думая о своих суставах и своём хряще. В следующей статье я поделюсь с Вами своими советами, которым следую.
Подписывайтесь на статьи блога.
Всего Вам доброго, не болейте!
Источник
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
Изображение полости сустава.
В целях высокоинформативной диагностики специалист через микропортал вводит рабочую трубку устройства внутрь сустава, в которую вмонтированы система ультрасильных линз, мощный световой источник и видеозаписывающая цифровая техника. Все структуры, что «видит» артроскоп, визуализируются на экране в «живом» виде, причем изображение поступает в многократно увеличенном формате. Врач может найти точное расположение травмы или дегенеративных изменений, установить характер патологии, степень тяжести и принять меры.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Реконструкция ПКС.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.
Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Шрамы.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Выявить причину дисфункции суставов зачастую проблематично привычными приемами диагностики, вроде компьютерной или магниторезонансной томографии, рентгена, УЗИ. В этом случае на помощь приходит визуальный «исследователь» суставной полости – артроскоп, применяемый в ортопедической практике с целью получения полных и достоверных сведений о состоянии сочленения.
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
Источник
