Артрит плечевого сустава рентгенологические признаки
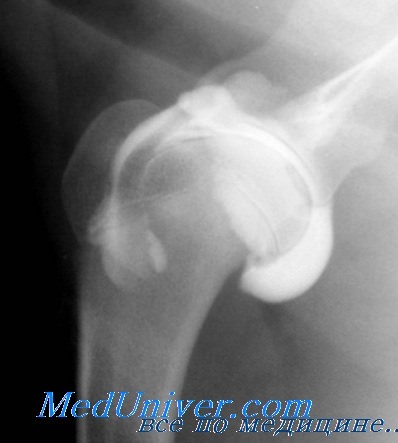
Артрит плечевого сустава — воспалительная патология, поражающая область сочленения впадины лопатки с костной головкой. Причинами его развития становятся предшествующие травмы, системные аутоиммунные заболевания, респираторные и урогенитальные инфекции, малоподвижный образ жизни, чрезмерные физические нагрузки. Характерные клинические проявления плечевого артрита — боль, усиливающаяся при движении рукой, отечность, крепитация, тугоподвижность.
Диагноз выставляется на основании результатов инструментальных исследований: рентгенографии, МРТ, КТ. Биохимические анализы необходимы для установления видовой принадлежности инфекционных агентов, их чувствительности к лекарственным средствам. В терапии используются фармакологические препараты, физиопроцедуры, массаж, ЛФК. При неэффективности консервативного лечения проводится хирургическая операция (артротомия, гемиартропластика, эндопротезирование).
Характерные особенности патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРИТА существует…» Читать далее…
Артриты плеча — группа воспалительных поражений сочленений различного патогенеза. По мере прогрессирования заболевания в патологический процесс вовлекаются практически все элементы шарообразного сустава. Воспалением повреждаются синовиальная оболочка, капсула, хрящевые, а впоследствии — и костные ткани. Плечевой (лопаточно-торакальный) сустав снаружи окружен капсулой. Мощная клювовидно-акромиальная связка и окружающие мышцы (дельтовидная, подлопаточная, над- и подостные, малые и большие круглые) стабилизируют сочленение, обеспечивают свободу движений руки. Особое анатомическое строение плеча позволяет человеку:
- сгибать и разгибать руку;
- совершать отведения, приведения, круговые вращения.
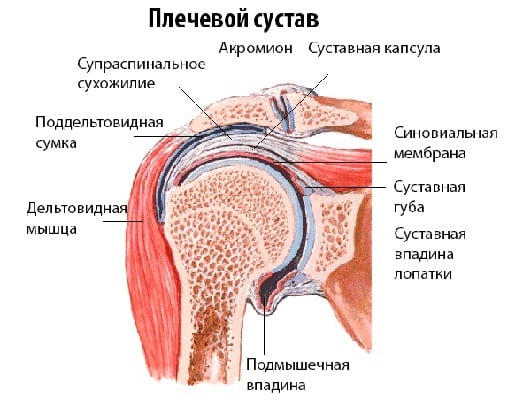
Поэтому при поражении патологией одного соединительнотканного элемента снижается функциональная активность всего сочленения.
Воспаление плечевого сустава данной локализации диагностируется чаще всего у пожилых пациентов, но нередко выявляется и у людей среднего возраста. Оно может быть изолированным, то есть поражать только плечевое сочленение, или системным, когда в патологию вовлекаются несколько крупных и мелких сочленений(полиартрит). Тактика лечения зависит от вида артрита. При обнаружении инфекционного заболевания (сифилитического, гонорейного, бруцеллезного) достаточно грамотно проведенной антибиотикотерапии для полного выздоровления пациента. Псориатический, ревматоидный, подагрический артриты пока не поддаются полному излечению. Основная задача их терапии — достижение устойчивой ремиссии.
Причины и провоцирующие факторы
Причинами развития заболевания становятся инфекционные, системные, эндокринные патологии. Посттравматический артрит возникает после предшествующей травмы — перелома образующих сочленение костей, появления трещин, разрыва вращательной манжеты, повреждения связочно-сухожильного аппарата.
Ревматоидный артрит развивается в результате нарушения функционирования иммунной системы, когда она начинает продуцировать антитела для атаки на собственные клетки организма. Вследствие аутоиммунного воспаления поражаются синовиальные оболочки, формируются грануляционные ткани, возникает полный или частичный анкилоз, происходят деструктивные изменения хрящевых тканей. Этиология ревматоидного артрита пока не установлена. Предполагается, что причиной его развития является сочетание определенных провоцирующих факторов:
- наследственная предрасположенность;
- врожденный дефект клеточного иммунитета;
- внедрение патогенных микроорганизмов, вирусов.
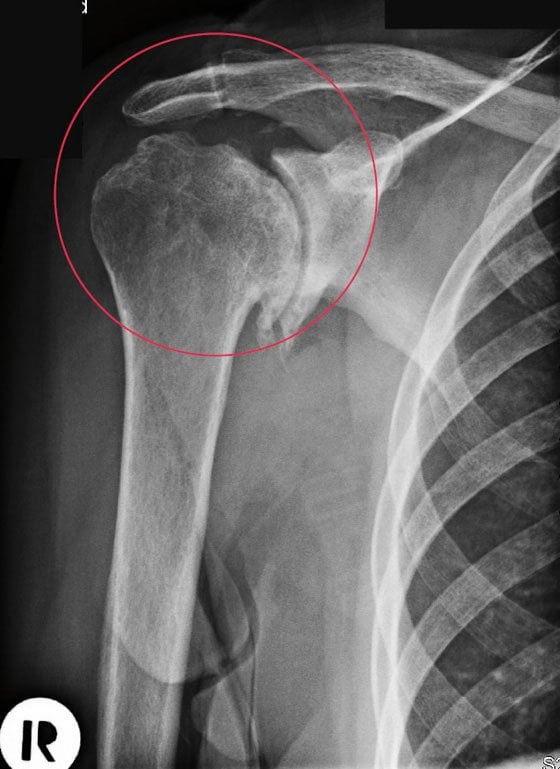
Диагноз на рентгене.
Остеоартрит (остеоартроз) диагностируется в основном у пожилых пациентов и стариков. Дегенеративно-дистрофическая патология возникает в результате снижения выработки коллагена, замедления регенерационных процессов, изнашивания хрящевых тканей.
Подагрические и псориатические артриты являются осложнением системных заболеваний. В их клинических картинах присутствуют признаки поражения внутренних органов, кожных покровов, центральной нервной системы.
Развитие инфекционного артрита часто бывает спровоцировано травмой, при которой нарушается целостность кожи. Это проколы, глубокие порезы, сильные удары, оскольчатые переломы. С поверхности кожи в полость суставной сумки проникают болезнетворные бактерии — эпидермальные или золотистые стафилококки.
Патогенные микроорганизмы могут попасть в плечевое сочленение с потоком крови из первичных воспалительных очагов. Наиболее часто они формируются в верхних и нижних дыхательных путях, желудочно-кишечном тракте, органах мочеполовой системы. Поэтому инфекционный артрит нередко выявляется у больных туберкулезом, бруцеллезом, сифилисом, гонореей из-за проникновения в суставные полости стрептококков, стафилококков, спирохет, трепонем и других инфекционных агентов.
Предрасполагающими к возникновению патологии факторами становятся сильное переохлаждение организма, гипокинезия, избыточные физические нагрузки, частые стрессовые ситуации, отложение солей в суставах.
Клиническая картина
Ведущий симптом любого вида артрита — боль в плечевом суставе. На начальном этапе патологии она выражена не ярко, обычно возникает после интенсивных физических нагрузок. Болезненные ощущения нестойкие, исчезают после непродолжительного отдыха. Для ревматоидного артрита характерно двухстороннее (симметричное) поражение сочленений. Поэтому боль может появляться и в правом, и в левом плечевом суставе.
На начальной стадии воспалительной патологии человек не обращается за медицинской помощью, списывая дискомфортные ощущения на усталость после тяжелого рабочего дня. Поэтому заболевание прогрессирует, поражая мягкие, хрящевые ткани плеча, его связки и сухожилия.
При артрите 2 степени тяжести боль становится постоянной, возникает как при движении, так и в состоянии покоя. Болевой приступ в ночное время провоцирует расстройство сна, утром человек чувствует себя разбитым. К клиническим проявлениям плечевого артрита второй степени относятся быстрая утомляемость, сонливость, вялость, психоэмоциональные расстройства. Боль сопровождается ограничением подвижности плеча. Возникают проблемы при его развороте, подъеме руки, отведении ее в сторону.
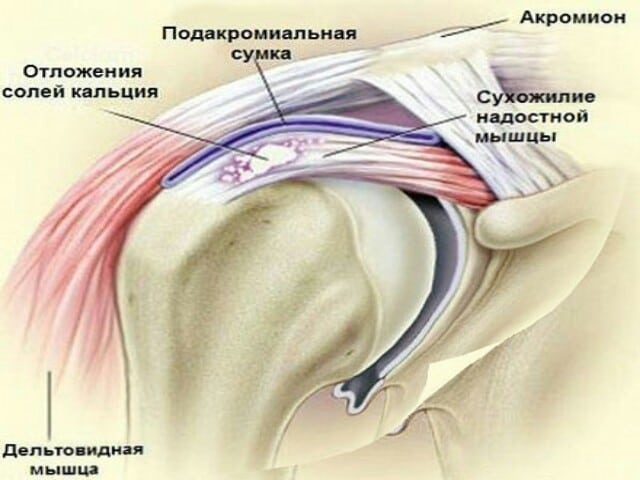
Для патологии характерны также следующие симптомы:
- крепитация — хруст плеча, щелчки, потрескивание при движении сустава;
- гиперемированность (покраснение) кожных покровов в области плеча;
- при пальпации ощущается болезненность, повышение местной температуры;
- отечность плечевого сочленения, особенно в утренние часы;
- скованность движений по утрам.
При пальпации плеча при артрите 3 степени появляется острая, пронизывающая боль, иррадиирущая в предплечья, локти, шею. Сочленение деформировано, тугоподвижно из-за полного или частичного сращения суставной щели. Деструктивно-дегенеративные изменения гиалиновых хрящей приводят к утрате работоспособности и инвалидизации.
При инфекционном артрите, осложненном гнойным воспалением, в области плеча наблюдается припухлость. При надавливании на уплотнении определяется флуктуация — перемещение жидкости. Для снижения выраженности болей человек постоянно сгибает руку в локте, прижимая ее к корпусу, а плечо опускает и слегка смещает кпереди. В парартикулярных тканях образуются флегмоны — острые разлитые гнойные воспаления. Активизировавшиеся инфекционные агенты в процессе жизнедеятельности выделяют токсичные продукты, потоком крови разносящиеся по всему организму.
Помимо суставных симптомов артрита, возникают признаки общей интоксикации. Температура тела несколько раз в день может повышаться до 40 °C, появляются диспепсические расстройства, головные боли, головокружения. Если в области плеча образовались флегмоны, то вскоре сустав полностью утрачивает подвижность.
Диагностика
Диагноз выставляется на основании клинической картины, внешнего осмотра пациента, изучения анамнеза, результатов цитологических и микробиологических исследований синовиальной жидкости, данных рентгенографии.
При подозрении на аутоиммунную этиологию заболевания требуется консультация ревматолога. Проводится ряд инструментальных и биохимических (в том числе серологических) исследований для исключения ревматоидного артрита. Наиболее информативным диагностическим методом является рентгенография в нескольких проекциях (прямой и боковой). Для уточнения диагноза могут быть назначены КТ, МРТ, артрография, электрорентгенография, увеличительная рентгенография, артроскопия.
| Вид, стадия, форма артрита плечевого сустава | Рентгенологические признаки |
| Инфекционный | Формирование секвестров — участков омертвевших тканей, свободно располагающихся среди неповрежденных структур |
| Вторичный артрит, сопровождающийся остеомиелитом | Периостальные наложения в проекциях метафизарных зон трубчатых костей |
| Хронический | Подвывихи и вывихи сочленений, разрастания краев костных пластинок |
| Остеоартрит, артрит 3 степени тяжести | Полное или частичное сращение суставной щели, сформировавшиеся остеофиты |
| Артрит 1 и 2 степени | Образовавшиеся деструктивные кистозные очаги околосуставных костных тканей |
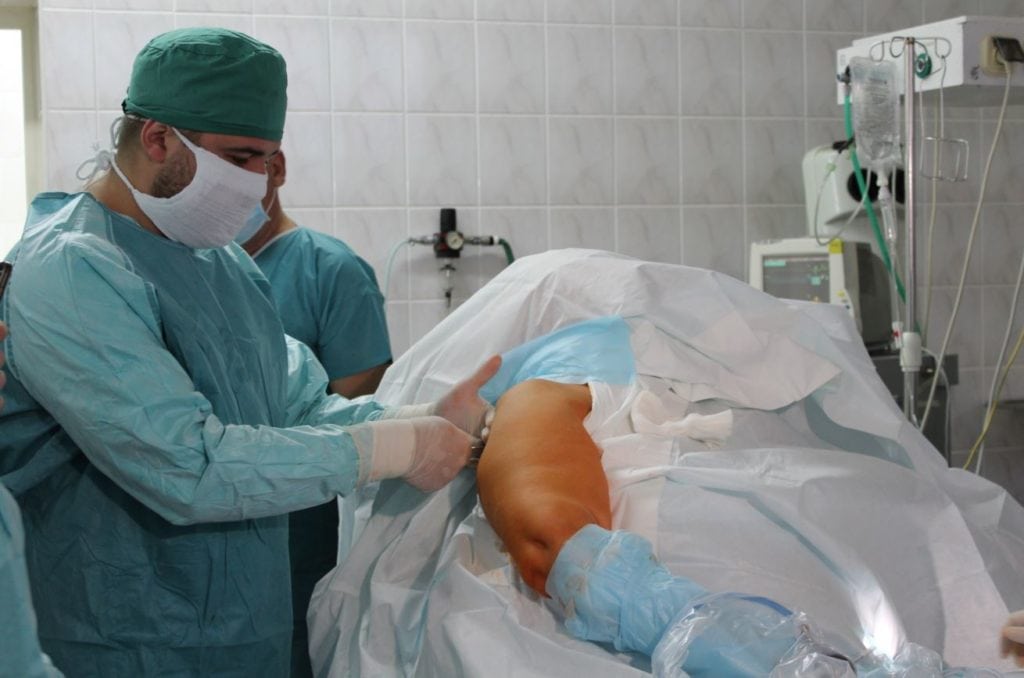
Артроскопия плечевого сустава.
Диагностическая термография позволяет выявить артрит по характерным для его течения локальным изменениям теплообмена. УЗИ плечевого сустава проводится с целью обнаружения патологического экссудата в синовиальной сумке и периартикулярных структурах. Результаты радионуклидной сцинтиграфии помогают выявить деструктивные изменения в костных тканях, стадию воспалительного процесса. При необходимости проводится артроскопия для обследования внутренних поверхностей сустава. Диагностическая процедура довольно травмоопасна, поэтому осуществляется при неинформативности других исследований. С помощью подографии (метод регистрации длительности отдельных периодов) измеряется амплитуда движений для оценки функциональной активности плечевого сустава.
Тактика лечения
С самого первого дня лечения пациентам показан щадящий режим и ношение ортопедических приспособлений: ортезов различной степени жесткости, эластичных бандажей.
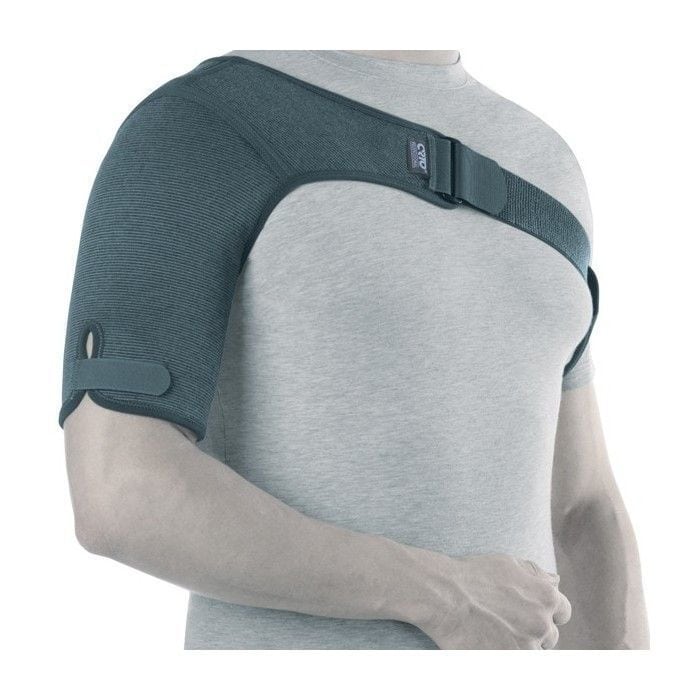
Бандаж для фиксации плечевого сустава.
В отдельных случаях проводится полная иммобилизация плеча. Чтобы устранить острые боли, проводятся медикаментозные блокады. Обычно для лечебных процедур применяются анестетики (Новокаин, Лидокаин) в комбинации с глюкокортикостероидами (Триамцинолон, Дипроспан, Гидрокортизон, Дексаметазон).
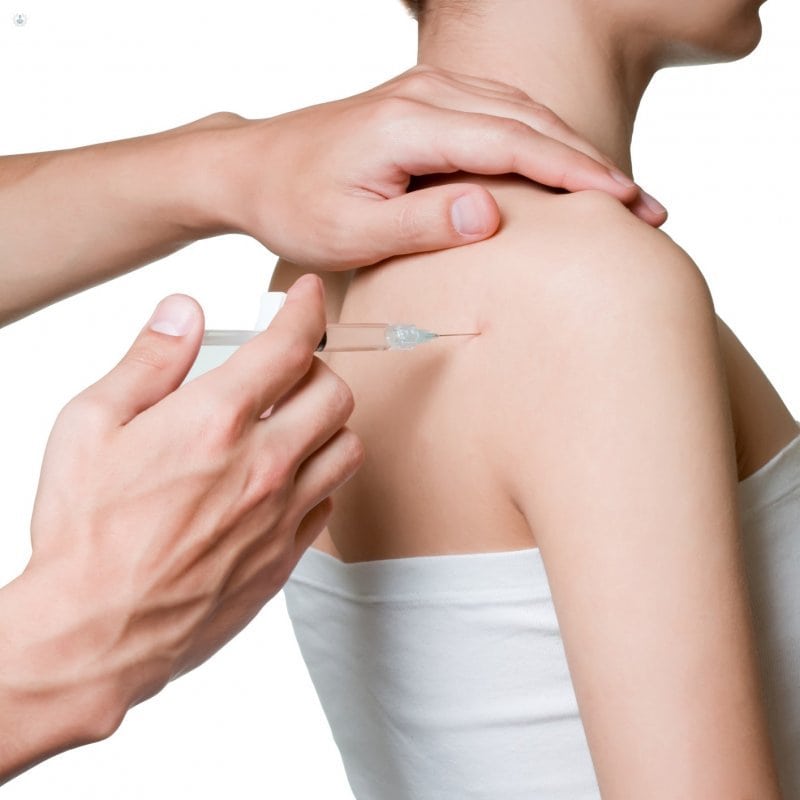
Медикаментозная блокада плечевого сустава.
Если пациент жалуется на ноющие боли легкой или средней выраженности, то в терапевтические схемы включаются нестероидные противовоспалительные препараты в различных лекарственных формах:
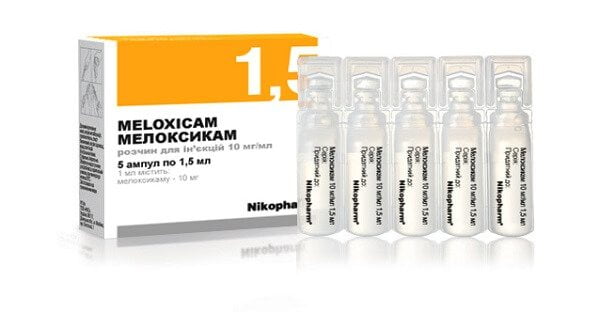
- инъекционные растворы — Мелоксикам, Артрозан, Диклофенак, Ортофен;
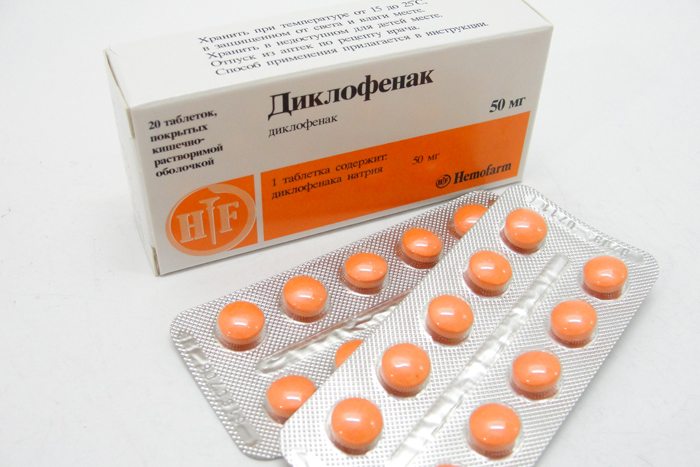
- таблетки — Нурофен, Ибупрофен, Целекоксиб, Найз, Кеторол, Кетопрофен, Диклофенак;
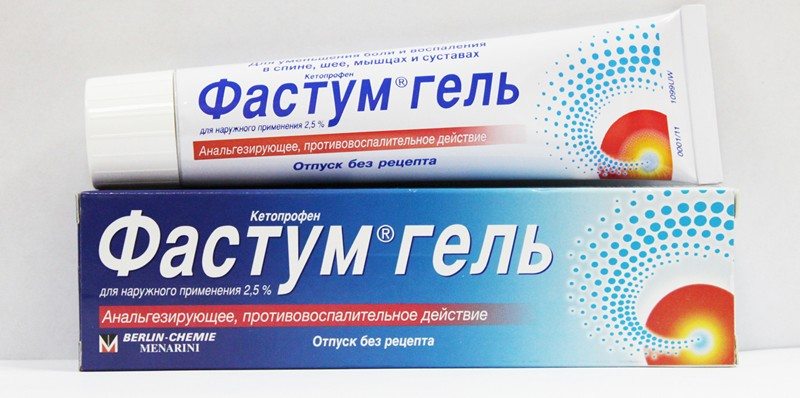
- мази и гели — Долгит, Вольтарен, Фастум, Артрозилен, Финалгель, Кетонал, Индометацин.
Для лечения инфекционного артрита требуется курсовой прием антибиотиков из группы макролидов, пенициллинов, цефалоспоринов. При необходимости в терапевтические схемы включаются хондропротекторы, миорелаксанты, препараты для улучшения кровообращения.
Чтобы усилить клинический эффект, пациентам назначаются физиопроцедуры (УВЧ-терапия, магнитотерапия, лазеротерапия), массаж, регулярные занятия лечебной физкультурой.
В терапии артрита плеча 1 и 2 степени тяжести используются консервативные методы. При обнаружении полного фиброзного или костного сращения проводится хирургическая операция, так как возникшую деструкцию тканей не удастся устранить приемом препаратов. Подвижность сустава восстанавливается с помощью артротомии, резекции или осуществляется замена сочленения эндопротезом.
Похожие статьи
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
загрузка…
Источник
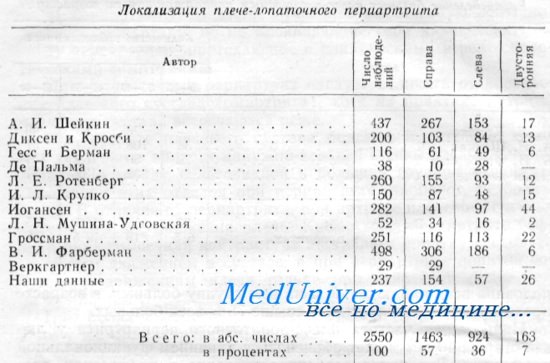
Рентгенологические изменения при плече-лопаточном периартрите и его эпидемиология. Артрит плечевого суставаЧто касается различных рентгенологических изменений, то частота их весьма варьирует. По нашим данным, при хроническом периартрите рентгенологически установленные изменения в области сумок или большого бугорка плеча и акромиального отростка ключицы определяются в 60% наблюдений. Периартриты с этой точки зрения могут быть разделены на три группы: Плече-лопаточный периартрит следует отличать от воспаления плечевого сустава (омартрита), хотя на практике артриты плечевого сустава встречаются реже. При артрите плечевого сустава больные испытывают боли при давлении в области наружно-верхней стенки подкрыльцовой впадины и между дельтовидной и большой грудной мышцами. Пальпация этих отделов при периартрите, наоборот, безболезненна. В отличие от периартрита, при артрите плечевого сустава болезненны все движения плеча. Кроме того, при артрите рефлекторная мышечная контрактура заставляет лопатку следовать за любым движением в суставе, а при периартрите лопатка сопутствует движениям плеча только при отведении более чем на 40—45—50°.
При болях в области плечевого сустава (особенно левого), к тому же иррадиирующих, не следует забывать и о возможности отраженных болей, присущих стенокардии, холециститу и другим заболеваниям грудной и брюшной полости. В подобных случаях боли не связаны с объемом движений, и последние не приводят к усилению болей. От шейного и плечевого плексита плече-лопаточные периартриты отличаются отсутствием выраженной болезненности при давлении на точки плечевого сплетения и отсутствием чувствительных и рефлекторных расстройств со стороны верхней конечности. Возможны сочетания плече-лопаточного периартрита и плечевого плексита. Мужчины и женщины заболевают плече-лопаточным периартритом почти одинаково часто. Однако при обследовании определенных профессиональных групп, в зависимости от полового состава последних, могут преобладать больные одного пола, а иногда все больные оказываются женщинами (например, сад-чицы и съемщицы кирпича, ткачихи, ровничницы и т. д.) или мужчинами (например, кузнецы, судосборщики, обрубщики и т. д.). Среди наших 237 больных было 98 мужчин и 139 женщин.
Плече-лопаточным периартритом, по данным большинства авторов, обычно заболевают в возрасте 40—50 лет. Заболевание периартритом в возрасте до 30—35 лет встречается относительно редко, а в возрасте до 25 лет весьма редко. Если в возрасте до 40 лет заболевание встречается менее чем в четверти всех случаев, то на одно лишь десятилетие между 40 и 50 годами приходится половина всех наблюдений, а на всю группу больных, в возрасте превышающем 40 лет, падает свыше 75% всех больных. Наибольшая частота плече-лопаточного периартрита у людей старше 40 лет может объясняться влиянием функциональной перегрузки. Это имеет особенное значение в профессиях, требующих значительной функциональной нагрузки плечевого пояса. Изменения в связочно-сухожильном аппарате верхненаружного квадранта плечевого сустава начинаются нередко в возрасте 20—25 лет, и к 40—45 годам они становятся вполне выраженными. Изменения в периартикулярных тканях часто сопровождаются и деформирующим артрозом плечевого сустава. В приведенной таблице обращает на себя внимание то обстоятельство, что только в 7% случаев имеется двусторонний периартрит. Из 26 наших больных, страдавших двусторонним периартритом, только у 9 заболевание началось одновременно или «почти» одновременно, а у остальных сначала заболела правая рука, а через некоторое время и левая. При этом больные, страдавшие двусторонним плече-лопаточным периартритом, сами отмечали, что вторая рука заболела после большей ее нагрузки, необходимой для компенсации заболевшей. Обострения хронического периартрита и рецидивы его чаще наблюдаются в холодное время года. Однако при опросе наших больных не удалось установить достоверной и определенной связи между временем года и началом заболевания. — Также рекомендуем «Работа как причина болей в плече. Лечение плече-лопаточного периартрита» Оглавление темы «Плече-лопаточный периартрит и эпикондилит плеча»:
|
Источник
Артрит – это воспалительный процесс, затрагивающий не только суставы, но и организм в целом. Код по МКБ 10 М13 с подкодами. Симптоматика его схожа с другими распространенными заболеваниями суставов. Требуется дифференциальная диагностика. Существует множество видов суставных заболеваний. Встречаются они настолько часто, что ошибки при диагностике составляют до 30% случаев. От врача требуются глубокие знания принципов клинического обследования пациентов, что позволяет сузить круг предполагаемых заболеваний и в конце концов установить точный диагноз. Артрит плечевого сустава – тяжелая патология, которая, в случае несвоевременного обращения за медицинской помощью, может привести к полному ограничению подвижности плеча и невозможности обслуживать себя самостоятельно. Встречается она часто, особенно у людей, перешагнувших рубеж в 40 лет.
Содержание:
- Причины
- Общие симптомы
- Симптомы ревматоидного артрита
- Рентгенологические симптомы
- Рентгенологические симптомы по степеням
- Диагностика
- Профилактика
Причины
Почему возникает артрит врачи до сих пор точно не могут сказать. Среди предполагаемых причин:
- наследственный фактор;
- аутоиммунная природа заболевания;
- инфекционная природа (гнойная форма патологии)
Артрит плеча также может возникнуть на фоне старой травмы – посттравматическая форма патологии. Это характерно для людей, которые занимаются спортом, например, метанием чего-то тяжелого (диска, ядра), большим теннисом (плечелопаточный периартрит), либо работой, которая проходит в неудобном положении и с повышенной нагрузкой на плечо – маляры, отделочники, грузчики.
На заметку. В возрасте 50+ возможно возникновение остеоартрита на фоне возрастного износа хрящевой ткани.
Общие симптомы
Симптоматика зависит от вида патологии. Однако существуют и общие признаки артрита:
- припухлость;
- болезненность при пальпации;
- боль при любом движении – активном или пассивном;
- тугоподвижность;
- мышечная атрофия (заметно при визуальном осмотре).
Важно. У больного с артритом плечевого сустава могут наблюдаться передние подвывихи из-за развивающейся слабости суставной сумки. Часто поражаются оба плеча – правое и левое.
Воспаление затрагивает не только синовиальную оболочку плечевого сустава, но и дистальную треть ключицы. Результатом становится бурсит плеча. Страдают от воспаления синовиальные влагалища и мышцы плечевого пояса, шеи, грудной клетки.
Симптомы ревматоидного артрита
Наиболее опасным из всех видов артрита считается ревматоидный. Пациенты с такой патологией живут в среднем на 10-15 лет меньше.
Ревматоидный артрит – тяжелое системное заболевание, сопровождающееся множеством тяжелых осложнений и сопутствующих патологий:
- Быстрое снижение массы тела – до 20 кг за полгода.
- Синдром хронической усталости – быстрая утомляемость, упадок сил, общее недомогание на фоне стабильно повышенной температуры тела (до 40° при болезни Стилла у взрослых), тахикардии и неустойчивости пульса. Состояние может держаться до нескольких месяцев.
- Миалгии мышц плеча, предплечья, переходящие в миозиты.
- Сухость и истончение кожных покровов над очагом воспаления, подкожные кровоизлияния и мелкие очаги некроза на фоне развивающегося васкулита (воспаление сосудистой стенки и ее дальнейшее разрушение).
- Ревматоидные узелки в области плеча. Они безболезненны, подвижны либо прочно соединены с костью или сухожильной пластинкой (апоневрозом). При диагностике необходима дифференциация от подагрических тофусов, холестериновых узелков при ксантоматозе, узелков Гебердена при остеоартрозе. В период ремиссии «шишки» могут полностью исчезать.
- Ревматоидный васкулит – диагностируется в 20% случаев.
- Периферическая лимфаденопатия поражает до 60% больных с ревматоидной формой артрита.
- Увеличение селезенки (спленомегалия) – встречается у 30% больных ревматоидным артритом.
- Анемический синдром. Как правило наблюдается анемия хронического воспаления.
- Заболевания легких – плевриты, хронический интерстициальный пневмонит, ревматоидные узелки в легких. Также могут наблюдаться альвеолит и острый пневмонит. Перечисленные патологии встречаются почти у половины больных ревматоидным артритом.
- Патологии сердечно-сосудистой системы – миокардиты, эндокардиты, выпотные перикардиты, аортиты. Некоторые заболевания провоцируются противоартритным лечением, в частности регулярным и длительным приемом НПВП – инсульт, инфаркт миокарда, артериальная гипертензия, хроническая сердечная недостаточность. Патологии сердечно-сосудистой системы, возникающие на фоне течения ревматоидного артрита сокращают жизнь больных на 10-15 лет.
- Поражение почек встречается у четверти больных. Это амилоидоз, иммунокомплексный гломерулонефрит, а также патологии, возникшие на фоне лекарственной терапии – острый и хронический интерстициальный нефрит. У некоторых больных развивается нефротический синдром, который приводит к развитию хронической почечной недостаточности и уремии.
- Патологии органов желудочно-кишечного тракта, возникающие на фоне длительного приема НПВП, выявляются более чем у половины больных. Это язвы желудка и 12-перстной кишки, желудочные кровотечения. У больных наблюдаются метеоризм, тошнота, ухудшение аппетита. Поражение печени по типу аутоиммунного гепатита, быстро трансформирующееся в цирроз, возникает при активной форме васкулита.
- Поражение органов зрения – иридоциклиты, ириты (при ювенильном артрите), эписклериты, сухой кератоконъюнктивит (если ревматоидный артрит сочетается с синдромом Шегрена).
- Поражение нервной системы выражается в в периферических полинейропатиях. Больные ощущают жжение в пальцах, онемение, мурашки. Затрагивается и вегетативная нервная система, что выражается в чрезмерной потливости, нестабильности температуры тела (пониженная или повышенная).
- Эндокринные нарушения – аутоиммунные тиреоидиты, гипотиреоз.
Рентгенологические симптомы
Важную роль в диагностике артрита любой этиологии играет рентген. Важно, чтобы врач, изучающий снимок, был компетентным. В противном случае больному будет поставлен неверный диагноз и назначено неправильное лечение. Важно не упустить время, не дать заболеванию перейти в хроническую форму, не дать человеку стать беспомощным инвалидом.
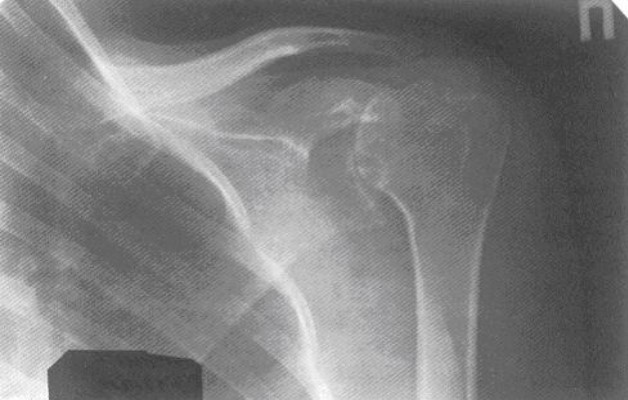
Симптомы артрита, которые видны на рентгеновском снимке:
- Костные деформации – заострения краев суставных поверхностей, неровность контуров, утолщение или истончение кости
- Эрозии – поражается как гиалиновый хрящ, покрывающий суставную головку, так и кость – в местах, где она не защищена хрящевой прослойкой.
- Сужение суставной щели. По рентгеновскому снимку можно установить степень артрита. На первой степени сужение минимальное, на третьей суставная щель практически отсутствует.
- Вывихи и подвывихи
- Остеопороз (снижение плотности костной ткани). Наблюдается в околосуставной области, но может быть и генерализованным.
- Изменения в мягких тканях – утолщения и уплотнения. Это самый ранний симптом артрита, видимый на рентгене. Он же является косвенным показателем развития синовита. Изменения в мягких тканях редко выявляются на рентгене. Для такой диагностики лучше подойдет магнитно-резонансная томография.
- Анкилоз (сращение костей) – наблюдается при четвертой степени артрита плечевого сустава. Суставная щель на рентгене не просматривается. Кости как бы «спаяны» между собой.
- Остеолиз («растворение» костной ткани без ее замещения – снижение количества остеобластов на фоне увеличения остеокластов). При артрите исчезает головка кости (эпифиз).
Рентгенологические симптомы по степеням
Выделяют 4 степени артрита. Симптомы нарастают постепенно, как по ощущениям, так и на рентгеновском снимке:
- 1 степень – околосуставной остеопороз слабо выражен. Незначительное сужение суставной щели.
- 2 степень – хорошо выраженный околосуставной остеопороз. Значительное сужение суставной щели. Единичные эрозии. Небольшая костная деформация суставных площадок.
- 3 степень – выраженный остеопороз, еще большее сужение суставной щели, множественные эрозии, сильные костные деформации. Возможен подвывих и вывих плечевого сустава.
- 4 степень – к околосуставному остеопорозу присоединяется распространенный (не всегда). Обширная эрозия, сильные костные деформации, субхондральный остеосклероз. Наблюдается сращение суставных поверхностей (анкилоз). Остеофиты явно выражены.
На заметку. Из-за сильных костных деформаций, которые возникают в процессе прогрессирования артрита, его часто называют деформирующим. Хотя это в полной мере можно отнести лишь к поражению мелких суставов кистей и стоп.
Диагностика
Кроме рентгена в двух плоскостях врач отправляет больного сделать УЗИ сустава и МРТ. Обязательно сдается анализ крови на ревмопробу.
При любых неприятных ощущениях в суставе, а также изменении общего состояния – частые головные боли, скачки температуры без выраженного инфекционного процесса – нужно обратиться к врачу. По статистике терапевты крайне редко ставят диагноз артрит, поэтому дополнительно запишитесь на прием к хирургу и / или ревматологу.
Если «схватить» артрит плеча в самом начале, когда нет никаких костных деформаций и эрозий, можно спасти ситуацию и «законсервировать» болезнь, не дать ей перейти в хроническую форму. При 3 и 4 степени мало что можно сделать. Ситуацию спасет операция по замене головки плечевого сустава. Но нужно понимать, что полностью функционировать, как раньше, рука уже не будет.
Профилактика
Лучшей профилактикой всех суставных патологий плеча и артрита в частности является регулярная, правильно рассчитанная физическая нагрузка. Объясняется все просто. При движении улучшается кровоснабжение сустава, нормализуется ток лимфы, уходят мышечные спазмы. Синовиальная жидкость вырабатывается в нормальном количестве, имеет хорошее качество – она не густая, омывает сустав, позволяя ему плавно двигаться в разные стороны.
Среди других мер профилактики можно назвать:
- защиту плеча от переохлаждения;
- исключение из жизни или максимально возможную минимизацию стресса;
- правильное питание – диета должна включать только полезные продукты, полностью исключаются жирное, соленое, острое, жареное, фаст фуд, газированные сладкие напитки.
Ставить диагноз «артрит плеча» должен только врач. Внимательно слушайте свой организм. Обращайтесь в поликлинику при первых неприятных симптомах. Только так можно приостановить развитие патологии и ввести ее в стойкую длительную ремиссию.
Источник