Артрит коленного сустава псориатический артрит

Псориатический артрит – заболевание суставов воспалительного характера, наблюдающееся у больных псориазом; выступает в качестве самостоятельной болезни, при этом возникая одновременно с первыми эпизодами псориаза или предшествуя их появлению.
Характерная особенность этой разновидности артрита – поражение одного или нескольких крупных суставов (асимметричное воспаление) или двустороннее болезненное состояние голеностопных, коленных, межфаланговых суставов.
Этиология
Псориаз – часто встречающееся дерматологическое заболевание, существующее у 1% населения планеты.
Среди больных псориазом распространенность артрита достигает 50%.
В группе риска по развитию псориатического артрита – лица в возрасте 20-50 лет, при этом без градации по половому признаку. У мужчин заболевание может протекать в более тяжелой форме.
Чрезвычайно редко псориатический артрит выявляется у детей до 12 лет.
Причины появления
Механизм развития болезни связан с пролиферацией клеток эпидермиса, вызываемой нарушением протекающих биохимических процессов. Патологические нарушения возникают при влиянии внешних факторов, а также внутренних изменений, преимущественно – в иммунной системе человека.
Развивающиеся воспалительные процессы в костной ткани, синовиальных оболочках сустава приводят к расширению сосудов, вследствие чего появляется выраженный отек в области сустава.
После миграции лейкоцитов в пораженную зону воспалительные явления и боли значительно усиливаются.
Причиной развития подобных процессов считается наследственная предрасположенность к псориазу, а также сбои в иммунной системе человека по аутоиммунному типу.
Факторами, способными спровоцировать появление симптомов болезни, могут быть:
- перенесенные инфекции (грипп, опоясывающий лишай, гепатиты, ветрянка и т.д.);
- стрессы, потрясения;
- травмы суставов, особенно – ушибы;
- хирургические вмешательства, на месте разрезов от которых формируется рубцовая ткань;
- нарушения обмена веществ;
- сердечно-сосудистые заболевания;
- нейроэндокринные болезни;
- заболевания соединительной ткани;
- некоторые системные болезни.
Виды

Существует несколько видов (клинических вариантов) псориатического артрита, характеризуемых различным симптомокомплексом:
- Асимметричный моно- или олигоартрит. Поражает 4 или менее групп суставов (коленных, локтевых, тазобедренных, а также фаланги пальцев, голеностоп). Выражается в опухании суставов, нарушении их сгибательно-разгибательной функции.
- Симметричный артрит. Обычно имеет легкое течение, при этом двустороннее поражая одну или несколько групп суставов.
- Дистальный артрит межфаланговых суставов. Возникает в мелких суставах кистей и стоп.
- Мутилирующий (деформирующий) артрит. Наиболее тяжелая форма артрита, развивающаяся в суставах пальцев рук, ног, приводящая к их необратимым изменениям.
- Спондилоартрит, сакроилеит. Охватывает позвоночник и тазобедренные суставы.
- Зачастую у больного тяжелыми формами псориаза присутствует несколько клинических разновидностей артрита. Отдельной формой выделяют ювенильный псориатический артрит – заболевание, протекающее на фоне псориаза у детей.
По количеству пораженных суставов псориатический артрит может быть:
- моноартрит (1-2 группы суставов);
- олигоартрит (2-4 группы суставов);
- полиартрит (5 и более групп суставов).
По статистике, у мужчин часто наблюдаются аксиальные (осевые) поражения позвоночника, у женщин – периферические (суставные) артриты.
Стадии развития
В зависимости от характера течения заболевание может быть:
- Легкой формы.
- Умеренно-тяжелым.
- Тяжелым.
- Злокачественного течения (трудно поддающийся лечению артрит, сопровождающийся псориатической эритродермией).
Симптомы псориатического артрита
Наиболее часто в патологические процессы вовлекаются мелкие суставы, а после, без какой-либо последовательности – крупные.
Иногда клиника артрита наблюдается только в межфаланговых суставах или в суставах больших пальцев ног или рук.
В большинстве случаев артрит развивается на фоне существующих кожных симптомов псориаза; срок, который может пройти с момента возникновения первого эпизода псориаза до поражения суставов – от 1 месяца до 10 лет.
Основные признаки заболевания:
- артралгия в суставах;
- усиление болей при движении;
- миалгия;
- выраженный отек сустава;
- синюшность, багровость кожи в области сустава;
- тугоподвижность суставов, «стартовые» боли;
- повышение температуры кожи в области сустава;
- воспаление сухожилий;
- лихорадка, мигрени, общее ухудшение самочувствия.
При пальпации болевой синдром, как правило, умеренный; сосискообразные припухлости в значительной мере распространяются за пределы сустава. Деформирующая форма артрита приводит к сильному обезображиванию пальцев, их укорачиванию, анкилозу. Характерный признак такого типа патологических изменений – беспорядочность и асимметрия деформации суставов, выгибание пальцев в разные стороны.
Злокачественная форма псориатического артрита может развиться только у мужчин; в этом случае обострение заболевания вызывает высокую лихорадку, потливость, мучительные боли, а также сильнейшее воспаление суставов.
Человек быстро утрачивает трудоспособность вследствие появления трофических язв, неконтролируемой потери веса, поражения сердца, печени, почек. Нередко смерть больного наступает от различных энцефалопатий, а также гломерулонефрита или быстро прогрессирующего гепатита.
Последствия для человека
Заболевание в настоящее время считается неизлечимым. Легкие формы с вовлечением одной или двух групп суставов обычно не приводят к необходимости менять режим трудоспособности.
Тяжелые виды псориатического артрита, сопровождающиеся деформацией суставов и поражением внутренних органов, могут стать причиной инвалидизации и смерти человека.
Ухудшает прогноз наличие системных осложнений: серьезных нарушений работы органов зрения, легочного фиброза, плевритов, недостаточности или воспаления аорты, оститов. При злокачественном варианте развития заболевания смерть может наступить в течение года с момента появления первых клинических симптомов.
Диагностика
Большую роль в диагностике играет физикальное исследование и история болезни человека, поскольку характерные симптомы – боли в суставах при сопровождающем их специфическом поражении ногтей и кожных покровов – позволяют быстро установить верный диагноз.
Лабораторная диагностика, как правило, не имеет принципиального значения: зачастую показатели крови находятся в пределах нормы. При обострении болезни может увеличиваться СОЭ, количество лейкоцитов; ревматоидный фактор не обнаруживается. При пунктировании сустава синовиальная жидкость имеет признаки воспаления (лейкоцитоз, нейтрофилез).
В обязательном порядке выполняется рентгенографическое обследование суставов, после оценки данных которого основными признаками псориатического артрита служат:
- отсутствие клиники остеопороза;
- типичные зоны поражения суставов;
- разрастание костных остеофитов;
- эрозивные повреждения костной ткани;
- врастание костей одна в другую в области сустава;
- деформация суставов и костей.
Помимо рентгенографических признаков, диагноз подтверждается при наличии псориатических высыпаний, поражении ногтей и прочих характерных симптомов. Дифференциальный диагноз проводится в сравнении с ревматоидным артритом, болезнью Рейтера, остеоартрозом, болезнью Бехтерева, подагрой.
Лечение псориатического артрита
Терапия заболевания направлена на снижение выраженности клинических признаков и предотвращение деформации суставов.
Злокачественные формы псориатического артрита могут привести к быстрой смерти больного и требуют неотложного помещения его в стационар.
Медикаментозное лечение может включать следующие приемы:
- НПВП (таблетки) для снятия болевого синдрома (индометацин, бутадион, бруфен, вольтарен).
- Внутрисуставные инъекции кортикостероидов для купирования острой боли (гидрокортизон, метилпреднизолон, кеналог). Длительное использование этой группы препаратов способно спровоцировать переход заболевания в злокачественные формы.
- Иммунодепрессирующая терапия для подавления пролиферации и деления патологических клеток, уменьшения активности аутоиммунных процессов (метотрексат, циклофосфан, сульфасалазин, азатиоприн). Используются в качестве базисной терапии в течение 6-12 месяцев.
- Препараты золота – при неэффективности иммунодепрессантов (кризанол); в качестве терапии второй линии могут быть использованы и противомалярийные средства (плаквенил, делагил).
- Моноклональные антитела с целью предотвращения рецидивов болезни (инфликсимаб, адалимумаб).
- Витамины группы В в виде инъекций для ускорения регенерации тканей.
- Седативные препараты (валериана, пустырник, антидепрессанты).
- Наружные средства (мази с НПВП, кортикостероидами).
Среди физиотерапевтических и аппаратных методик используются:
- лазеротерапия, особенно эффективная при комбинировании с магнитотерапией;
- лечение ультразвуком;
- терапия микротоками;
- сеансы в барокамере;
- бальнеотерапия, санаторно-курортное лечение.
В случае выраженной деформации суставов или неподдающихся лечению воспалительных процессов применяется хирургическое иссечение пораженной синовиальной оболочки, части или всего сустава.
Лечение народными средствами
Народные методы лечения могут положительно влиять на сохранение длительной ремиссии при псориатическом артрите суставов:
- 30 г. травы сабельника заливают водкой (0,5 л.), настаивают 14 дней. Средство принимают по 1 ч.л. до еды 3 раза/день. Курс лечения сабельником – 8 недель. Уже после 14 дней использования состояние больного заметно улучшается: боли и отеки в суставах становятся менее выражены.
- Устранить припухлость суставов поможет простой рецепт: вымыть 1 петрушку с корнем, пропустить через мясорубку. Залить кипятком (2 ст.), после дать настояться 12 часов. Процедить, влить сок лимона. Принимать этот напиток по 70 мл., частота приема – 3 раза/день.
- Собрать траву мокрицы (звездчатки), набить ее в носки и надеть их. Ходить в течение дня, к вечеру снять носки. Такой рецепт хорошо помогает при артрите, поражающем фаланговые суставы пальцев.
- При псориатическом артрите колен и локтей полезным будет чередование 2-х видов компрессов: тертая морковь (1 л.), растительное масло (0,5 ч.л.), белый скипидар (1 ч.л.) смешиваются, накладываются на больной участок под пленку. На следующий день выполняется компресс из немного отбитых листьев алоэ.
Образ жизни при псориатическом артрите
Пациенту с диагнозом «псориатический артрит» необходимо полностью отказаться от приема алкоголя, поскольку проводимое консервативное лечение может быть неэффективным в случае злоупотребления горячительными напитками.
Дополнительно рекомендуется повышать двигательную активность, выполняя комплекс простых упражнений лечебной физкультуры:
- вращение, сжимание и разжимание кистей, разминка пальцев рук;
- произведение колебательных движений локтями;
- вращение плечами по часовой стрелке, затем – против часовой стрелки;
- потягивание носков стоп на себя, от себя;
- разминка пятки при помощи сильного нажима на пол;
- вращение ногой в области голеностопа;
- круговые движения коленами;
- отведение ног, вращение тазобедренными суставами.
По возможности больной должен практиковать водные виды спорта (плавание, аквааэробику).
Питание
В случае обострения болезни показано снижение сахара и прочей сладкой пищи в рационе. Белки и жиры также ограничиваются, при этом потребление жидкости уменьшается до 1 литра в сутки. Вся пища готовится без использования соли.
Способ приготовления пищи – преимущественно, варка в воде, на пару. Продукты должны полностью обеспечивать потребность организма больного в витаминах С, Р, калии, кальции, что достигается при включении в меню кисломолочной пищи, ягод, овощей и фруктов.
В стадии ремиссии диета менее жесткая; все же, необходимо ограничить прием продуктов, являющихся аллергенами, снизить количество соли, исключить острые специи, маринады, копчености, вредные пищевые добавки.
Профилактика
К сожалению, специфических методов профилактики псориаза не разработано. Рекомендуется общее укрепление здоровья, поддержка деятельности иммунной системы, правильное питание, сохранение здоровья мышц и суставов, а также регулярная правильно организованная физическая активность.
Источник
Псориатический артрит является хроническим прогрессирующим воспалительным заболеванием суставного аппарата, с обязательным вовлечением в процесс синовиальной оболочки.
Патология наблюдается у людей, страдающих псориазом, может поражать любые суставы и быстро приводить к инвалидизации. Мужчины и женщины подвержены псориатическому артриту одинаково, дебют заболевания наблюдается от 25 до 55 лет.
Этиология заболевания и его опасность
Псориатический артрит является полиэтиологическим заболеванием, точные причины его возникновения до конца не изучены. Считается, что данный вид артрита выступает клиническим проявлением псориатической болезни, в результате взаимодействия иммунологических и генетических механизмов, носит аутоиммунный характер.
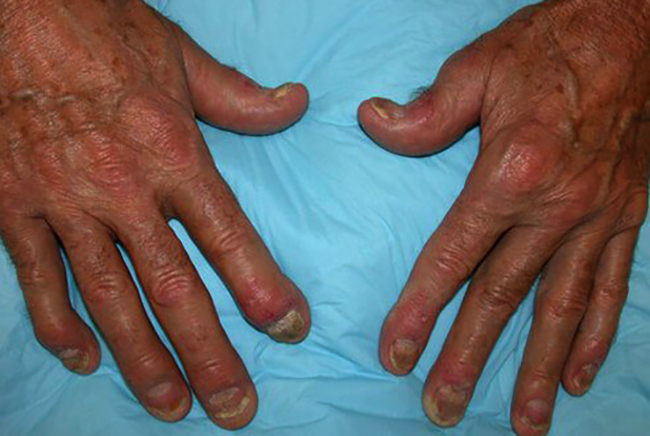
Существует ряд факторов, провоцирующих развитие псориатического артрита на фоне имеющегося псориаза:
- Травмы сустава – ушибы, переломы.
- Бактериальные агенты – стафилококк, стрептококк, грибковые заболевания.
- Вирусные инфекции – ВИЧ, вирус герпеса, цитомегаловирус, ретровирус.
- Гормональные перестройки в организме – беременность, менопаузальный период, снижение половой активности у мужчин.
- Заболевания желудочно-кишечного тракта – гастрит, рефлюкс-эзофагит, язвенная болезнь желудка и двенадцатиперстной кишки.
- Постоянное психоэмоциональное напряжение.
Опасность заболевания состоит в том, что деформация суставов имеет необратимый прогрессирующий характер, что влияет на его функцию и приводит к быстрой инвалидизации и снижению качества жизни.
Классификация
По клиническому варианту течения выделяют:
- Полиартрит симметричный.
- Ассиметричный олигоартрит или моноартрит.
- Артрит межфаланговых суставов рук и стоп.
- Периферический артрит с изолированным воспалением суставов позвоночника.
По степени активности:
- Острая фаза.
- Хроническая.
- Рецидивирующий артрит.
Симптомы заболевания
Заболевание развивается медленно и длительно. Вначале появляется слабость, утомляемость. Спустя несколько месяцев наблюдается повышение температуры до 37.4 С, миалгия, боль в суставах кистей, которая чаще носит тупой характер. Сустав увеличен в размерах, кожа над ним приобретает багровый оттенок, горячая на ощупь. Вместе с этим возникает деформация пальцев, сопровождающаяся нарушением функции, вплоть до полного обездвиживания. Если на данном этапе не проведено лечение, суставы начинают разрушаться, возникают множественные подвывихи и анкилозы.
При поражении позвоночника, на начальном этапе, какие-либо клинические проявления отсутствует. В разгаре заболевания появляются болезненность и скованность движений, деформация выражена не ярко, поэтому значительное нарушение функции, при данной форме патологии, отсутствует.
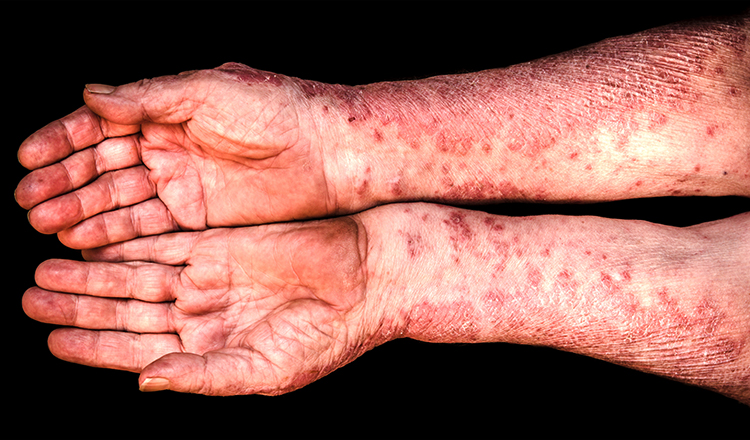
Диагностика
Диагноз псориатического артрита устанавливается на основании жалоб пациента, анамнеза заболевания, лабораторных и инструментальных данных.
Из анамнеза заболевания устанавливается связь с наличием у пациента или его родственников псориатической болезни, что помогает установить этиологическую причину артрита.
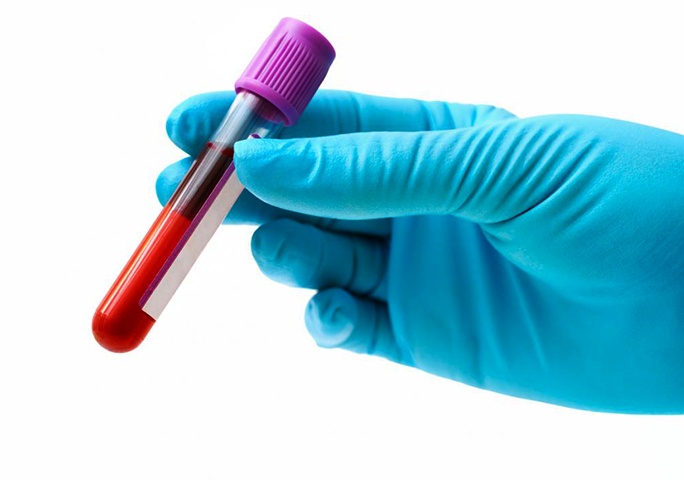
Лабораторное исследование:
- В общем анализе крови присутствуют признаки вялотекущего хронического воспаления – увеличение скорости оседания эритроцитов, гипохромная анемия, незначительный лейкоцитоз без сдвига лейкоцитарной формулы.
- Положительный HLA B27 антиген, что свидетельствует об аутоиммунном механизме воспаления.
- Антитела к циклическому цетрулиннированному пептиду и к ревматоидному фактору бывает положительным у 20% пациентов.
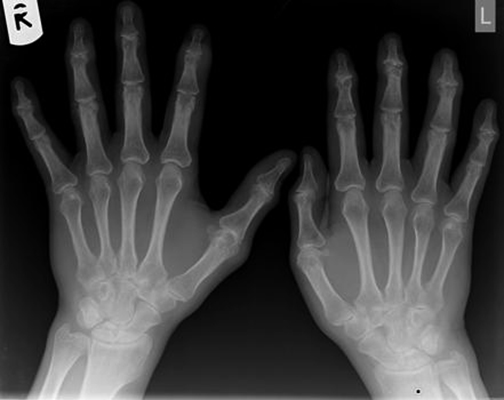
Инструментальные методы исследования:
- Рентгенография костей и суставов – наблюдается сужение суставной щели, остеомаляция, краевые костные разрастания.
- МРТ – визуализируются признаки синовита и воспаления сухожильно-связочного аппарата.
Лечение псориатического артрита
Лечение псориатического артрита направлено на поддержание длительной ремиссии и сохранение качества жизни пациента.
- Базисная противовоспалительная терапия – Метотрексат 5 мг 3 раза в неделю, Сульфасалазин 1000 мг 3 раза в день, Лефлуномид 10 мг 2 раза в день.
- Нестероидная противовоспалительная терапия – Диклофенак 75 мг 2 раза в сутки, Ибупрофен 200 мг – по требованию.
- Системные глюкокортикостероиды – Преднизолог 5 мг 1 раз в неделю.
- Генно-инженерные препараты – Инфликсимаб 5 мг 1 раз в 3 недели.
Физиотерапевтическое лечение:
- Электрофорез с Гидрокортизоном на область пораженного сустава.
- УВЧ.
- Пелоидотерапия – грязевые аппликации способствуют улучшению регенерации пораженной ткани.
Народные средства в лечении псориатического артрита
- Рецепт 1. 2 чайных ложки сушеного одуванчика залить 200 мл крутого кипятка, накрыть крышкой и дать настояться полтора часа. Принимать по 3 столовой ложке 3 раза в день независимо от приема пищи.
- Рецепт 2. Взять по 1 чайной ложке лист ежевики, верес обыкновенный, по 10 листов березы и мать-и-мачехи, залить 400 мл крутого кипятка и варить на огне 10 минут. Такой чай обладает хорошим противовоспалительным эффектом, его нужно употреблять по 1 стакану 2 раза в день.
- Рецепт 3. Льняное семя следует хорошо разогреть на сковороде, выложить в тканевой мешочек. Прикладывать к воспаленному суставу на несколько часов.
Профилактика
Специфической профилактики против псориатического артрита не существует. Следует избегать травмирующих факторов и длительных психоэмоциональных нагрузок, проводить своевременную санацию хронических очагов инфекции, вести активный образ жизни.
При наличии псориатической болезни, требуется наблюдение у ортопеда-травматолога 1 раз в 6 месяцев с обязательным рентгенологическим контролем.
Последствия и осложнения
Стойкая деформация и нарушение функции конечностей или позвоночника снижает качество жизни человека и приводит к инвалидизации, а хроническое воспаление суставов при псориазе является дополнительным очагом инфекции в организме, что может привести к миокардиту, эндокардиту и гломерулонефриту. При ранней диагностике и правильном лечении удается добиться длительной ремиссии и улучшить прогноз заболевания.
Источник
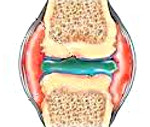
Хронический артрит – это воспалительное заболевание суставов, характеризующееся длительным, прогрессирующим течением с периодическими обострениями активности патологического процесса. Независимо от локализации, хронический артрит характеризуется локальной болезненностью, скованностью при движениях, отечностью тканей и со временем приводит к деформации суставов, контрактурам, подвывихам. Диагностика различных форм хронического артрита включает комплексное рентгенологическое, ультразвуковое, томографическое обследование, проведение лабораторных анализов. В основе терапии обострения хронического артрита лежит временная иммобилизация сустава, назначение нестероидных и стероидных противовоспалительных препаратов, базисных средств. В периоды ремиссии показано восстановительное лечение (ФТЛ, ЛФК, массаж).
Общие сведения
Хронический артрит – форма артрита, при которой признаки воспалительного поражения суставов сохраняются более 3-х месяцев. По типу хронического артрита могут протекать воспалительные заболевания суставов различной этиологии: ревматоидный артрит, подагрический артрит, инфекционные артриты (гонорейный, туберкулезный, грибковые), псориатический артрит и др. В связи с особенностями клинического течения в самостоятельные нозологические формы выделены ювенильный хронический артрит и хронической артрит ВНЧС.
Многообразие вариантов хронического артрита обусловливает интерес к заболеванию со стороны клинической ревматологии, педиатрии и других дисциплин. Хронический артрит может возникать в исходе острого суставного воспаления либо как первично-хронический процесс. Заболеваемости различными формами хронического артрита подвержены как взрослые, так и дети.
Хронический артрит
Причины
Группа заболеваний, объединяемых понятием «хронический артрит», неоднородна, поэтому их этиология также сложна и многообразна. Выделяют следующие группы причин:
- Инфекционные. Течение инфекционных артритов может поддерживаться персистирующей в организме инфекцией: неспецифической (тонзиллитом, синуситом, пиелонефритом, вирусным гепатитом С и др.) или специфической (туберкулезом, гонореей, сифилисом).
- Метаболические. Артрит при подагре обусловлен инфильтрацией суставных тканей уратами с последующей воспалительной реакцией.
- Аутоиммунные. Менее изучена этиология таких тяжелых воспалительных заболеваний суставов, как ревматоидный артрит, анкилозирующий спондилоартрит и пр. Участие инфекционных агентов в происхождении этих видов артрита остается недоказанным, зато общепризнанными патогенетическими факторами являются изменение общей и тканевой реактивности, развитие аллергии и иммунокомплексных реакций. Хронические артриты могут сопровождать течение различных заболеваний, например, — псориаза, системной красной волчанки, синдрома Рейтера, саркоидоза, болезни Бехчета, рецидивирующего полихондрита и ряда других.
Факторы риска
Факторами, способствующими развитию первично-хронического артрита, служат:
- малоподвижный образ жизни;
- переохлаждения;
- гиперинсоляция;
- длительная нагрузка на один и тот же сустав;
- эндокринные изменения (пубертат, беременность, менопауза и др.);
- заболевания (болезни щитовидной железы, сахарный диабет);
- вакцинация и др.
Симптомы хронического артрита
Ювенильный хронический артрит
Данным термином обозначаются различные формы артрита продолжительностью свыше 12 недель, возникающие у детей. Ювенильный хронический артрит встречается с частотой 0,3-0,4 случая на 1 тыс. детей. Пики заболеваемости приходятся на возраст 2-6 лет и пубертатный период; девочки болеют приблизительно в 3 раза чаще. У части детей прослеживается связь ювенильного хронического артрита с предшествующей ОРВИ, травмой, прививками (АКДС и др.), введением лекарственных препаратов (гаммаглобулина). Близкие родственники юных пациентов нередко страдают ревматоидным артритом, коллагенозами.
Клинические признаки ювенильного хронического артрита складываются из артралгий, изменения конфигурации и нарушения функции пораженных суставов. При моноартикулярном или олигоартикулярном ювенильном хроническом артрите поражается от 1 до 4-х суставов (обычно голеностопные, коленные, отдельные пальцы на руках). Олигомоноартрит часто протекает с явлениями хронического увеита, приводящего к слепоте.
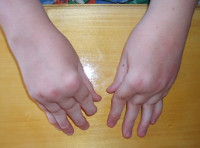
При полиартикулярном варианте хронического артрита в воспалительный процесс вовлекается более 4-х суставов – обычно мелкие суставы кистей, суставы ног, иногда — шейный отдел позвоночника, височно-нижнечелюстной сустав. Заинтересованность суставов нижних конечностей приводит к трудностям передвижения; верхних конечностей – к проблемам с выполнением бытовых действий и письмом; ВНЧС – к недоразвитию нижней челюсти («птичья челюсть»). Заболевание имеет тенденцию к прогрессирующему протеканию с формированием стойких деформаций и контрактур, атрофии периартикулярных мышц; возможна задержка физического развития, укорочение конечностей.
Для системного ювенильного ревматоидного артрита характерна лихорадка, наличие пятнистой, зудящей сыпи, лимфаденопатии, гепатоспленомегалия. Суставной синдром сопровождается артралгиями, синовитами. Данная форма часто осложняется плевритом, миокардитом, перикардитом, пульмонитом.
Ревматоидный артрит
Ревматоидный артрит протекает по типу хронического полиартрита, приводящего к развитию деформаций и анкилозов суставов. Типичными признаками ревматоидного артрита служит вовлечение в патологический процесс 3-х и более мелких суставов кистей и стоп, симметричность поражения, утренняя скованность движений в пораженных суставах, постепенно проходящая в течение дня. Отмечаются непостоянная лихорадка, похудание, потливость, утомляемость. Внесуставные проявления ревматоидного артрита включают подкожные узелки, экссудативный плеврит, васкулит, периферическую нейропатию. Длительное, хроническое течение ревматоидного артрита приводит к характерным деформациям (ульнарной девиации кистей, S-образной деформации пальцев), выраженным функциональным нарушениям — тугоподвижности или полной неподвижности суставов.
Хронический подагрический артрит
Течение хронической формы артрита характеризуется возникновением частых, более продолжительных, но менее острых подагрических приступов. Периодически может возникать так называемый подагрический статус – затяжные приступы моно- или полиартрита длительностью до нескольких недель. Поражаются I плюснефаланговый сустав, суставы кисти, коленный, голеностопный, лучезапястный и др.
Спустя 3-5 лет после манифестации подагры развиваются выраженные деформации суставов, контрактуры, стойкие ограничения движения. Типичным проявлением хронического подагрического артрита служит образование тофусов – тканевых скоплений уратов в виде беловато-желтых узелков. Тофусы могут локализоваться на внутренней поверхности ушных раковин, в области суставов, реже – на склере и роговице. При длительном течении подагры развиваются поражения внутренних органов, главным образом почек (мочекаменная болезнь, уратная нефропатия, почечная недостаточность). Хронический подагрический артрит приводит к развитию вторичного остеоартроза, фиброзного или костного анкилоза и может вызвать потерю трудоспособности и двигательной активности пациентов.
Хронический псориатический артрит
Суставной синдром, ассоциированный с псориазом, развивается примерно у трети больных, главным образом, при тяжелой форме заболевания. Кожные проявления псориаза включают высыпания (псориатические бляшки), локализующиеся на волосистой части головы и в области разгибательных поверхностей крупных суставов, шелушение, зуд, чувство стянутости кожи. В большинстве случаев поражение кожи предшествует артриту, иногда они возникают одновременно либо суставной синдром возникает раньше кожных проявлений.
Для поражения суставов типична асимметрия, дактилит с вовлечением дистальных межфаланговых суставов. При хроническом дактилите, боль и гиперемия, как правило, отсутствуют, однако отмечается утолщение пальцев, формирование сгибательных контрактур и ограничение подвижности кистей и стоп. Довольно часто у больных с хроническим псориатическим артритом развивается спондилит, сакроилеит, энтезопатии.
Диагностика
В распознавании различных форм хронического артрита могут участвовать врачи-терапевты, педиатры, дерматологи, ревматологи и др. Факт наличия артрита подтверждается данными анамнеза, объективного осмотра и результатами инструментальных исследований:
- Методы инструментальной визуализации. При подозрении на артрит проводится УЗИ сустава, рентгенография, артрография, КТ сустава, МРТ. К наиболее типичным рентгенологическим признакам хронического артрита относятся околосуставной остеопороз, сужение межсуставных щелей, эрозии суставных поверхностей, околосуставные кисты, периостит.
- Лабораторные маркеры. Для определения клинического варианта хронического артрита первостепенную роль играют лабораторные тесты: ОАК, иммунологический и биохимический анализы крови, ИФА, исследование синовиальной жидкости. Так, основным маркером ревматоидного артрита служит обнаружение РФ в сыворотке больных; ювенильного олигомоноартрита – выявление антинуклеарного фактора и т. д.
- Инвазивные исследования. Информативны пункция пораженного сустава, диагностическая артроскопия, биопсия синовиальной оболочки.
Лечение хронического артрита
Проведение этиотропной терапии возможно лишь при некоторых формах хронического артрита (инфекционных, подагрическом). В остальных случаях при обострении воспалительного процесса назначаются нестероидные (НПВП) и стероидные противовоспалительные препараты, которые могут применяться системно и локально. Возможно внутрисуставное введение глюкокортикостероидов. При ревматоидном и псориатическом артрите проводится базисная противовоспалительная терапия. На высоте обострения показана кратковременная иммобилизация сустава, в дальнейшем – использование ортопедических приспособлений, облегчающих передвижение (ходунков, тростей и пр.).
С целью увеличения общей подвижности суставов необходимы регулярные занятия ЛФК, массаж. Для уменьшения остаточных воспалительных реакций, предупреждения развития фиброза, поддержания и продления ремиссии хронического артрита рекомендуется проведение курсов физиотерапии, бальнеотерапии, санаторно-курортного лечения.
Хирургическое лечение хронического артрита может потребоваться в случае деструктивных поражений суставов и выраженных функциональных нарушений. При этом может выполняться эндопротезирование суставов, артропластика, артроскопическая синовэктомия и др.
Прогноз
Хронический артрит невозможно излечить полностью, однако правильно подобранная терапия и регулярное наблюдение ревматолога позволяют достичь длительной ремиссии и удовлетворительного качества жизни, как в бытовом, так и в профессиональном плане. Частые рецидивы хронического артрита, а также системные проявления заболевания отягощают прогноз: в этих случаях рано наступает инвалидизация, ограничивающая физическую активность, самообслуживание и самореализацию.
Источник
