Ампутация протез коленного сустава
Врачебные действия зависят от тяжести поражения, от самочувствия больного и его физического состояния. В случае, если консервативная концепция лечения параэндопротезной инфекции терпит неудачу или если непосредственно существует обширный инфекционный процесс, то остается хирургический вариант сохранения протеза. Таких методик несколько:
- Оперативная ревизия с сохранением эндопротеза.
- Открытая ревизия и установка ревизионного протеза.
- Другие процедуры (артродез).
В некоторых ситуациях приходится прибегать к терапии отчаяния – ампутации конечности.
Оперативная ревизия с дебридментом
Оперативная ревизия с дебридментом (удалением омертвевших/ некротизированных тканей), синовэктомией, промыванием и дренированием осуществляется посредством открытой хирургии или, первоначально, артроскопической операции. Таким образом пытаются сохранить протез при соблюдении следующих условий:
- речь идет о ранней инфекции (менее 6 недель после имплантации протеза);
- еще нет образования свища;
- нет подтверждения (клинического и рентгенологического) ослабления протеза;
- стабильная фиксация компонентов эндопротеза;
На результаты такой терапии оказывают положительное влияние следующие факторы:
- были обнаружены грамположительные возбудители, которые являются чувствительными к различным антибиотикам;
- речь идет о молодых, здоровых пациентах (т.к., возможно, будет необходимым неоднократное выполнение ревизий);
На результаты такой терапии оказывают отрицательное влияние следующие факторы:
- подтверждение образования свища;
- связанные эндопротезы;
- иммунокомпрометированные пациенты;
Если эти факторы учитываются при планировании лечения, то попытка сохранить протез с использованием этого метода терапии, может быть хорошей альтернативой ревизионному протезированию.
Использование промывочно — отсасывающих дренажей является не бесспорным, так как уже через два дня развиваются, так называемые, «пути промывки» и, таким образом, большие области суставов больше не могут быть достигнуты.
В том случае, если есть резистограмма, то во время операции и после нее первоначально вводят внутривенно антибиотик, соответствующий результатам резистограммы. По прошествии шести дней антибиотик вводится орально. Лечение антибиотиком следует поддерживать в течение минимум шести недель. Возможное преобразование в соответствии с резистограммой является обязательным. Контроль параметров инфекции, следует проводить с помощью лабораторных исследований, сначала с интервалом в один день, а затем (в амбулаторных условиях) регулярно один раз в неделю ежемесячно в течение года, затем по показаниям. Если удаление протеза становится неизбежным, то кроме обязательной процедуры удаления омертвевших тканей (дебридмента), должны быть удалены все без исключения части цемента.
Открытая ревизия и установка ревизионного протеза
Открытая санация с дебридментом, синовэктомией, промыванием антисептиками и дренированием с последующим реэндопротезированием показана при:
- нестабильности компонентов протеза;
- чувствительной к антибиотикотерапии микрофлоре;
Через четыре-шесть недель и, как правило, по крайней мере после трех отрицательных результатов бактериологических исследований, можно имплантировать ревизионный протез.
Ревизионные протезы обычно представляют собой модель для поверхностной замены, ротационный или шарнирный протез с осевой стабилизацией.
При хронических инфекциях, методом выбора терапии продолжает оставаться замена протеза в два этапа. С помощью этого метода удается добиться как высокой эффективности при санациии инфекции, так и хороших функциональных результатов. С другой стороны, этот метод создает значительно бо́льшую нагрузку на пациента, поскольку необходимо выполнение, как минимум, двух хирургических вмешательств. Вследствие этого, двухэтапная замена протеза является более трудоемким и, следовательно, более дорогостоящим методом, чем одноэтапная операция по замене протеза.
Одноэтапная операция по замене протеза в течение некоторого времени была методом второго выбора. Она может использоваться преимущественно у пациентов более пожилого и даже старческого возраста или мультиморбидных больных, а также, на ранних стадиях поверхностных и, следовательно, не костных инфекций. Одним из недостатков одноэтапного метода по замене протеза являются более высокие показатели реинфекции (повторного заражения).
При хронических инфекциях, в результате которых иногда образуются большие дефекты мягких тканей часто с обнажением частей протеза, используются пластические хирургические процедуры. Это включает в себя трансплантаты расщеплённого лоскута, фасциальнокожные лоскуты, локальные мышечные ротационные лоскуты и свободные мышечные лоскуты.
Открытая ревизия и использование спейсеров
При замене протеза в два этапа и при подготовке к выполнению артродеза часто применяется техника с использованием спейсера. Результаты исследований показывают, что наименьшая потеря костной массы ожидается при использовании статического спейсера соответствующего размера и толщины и с интрамедуллярной фиксацией. В этих условиях, использование техники лечения с применением спейсера на коленном суставе, является хорошим методом терапии инфекций с высокими показателями успеха в рамках проведения двухэтапной операции по замене протеза или для выполнения артродеза. При этом, наблюдается тенденция к отказу от использования больших массивных спейсеров и переход к применению альтернативных вариантов.
Существуют различные возможности временной имплантации заполнителей. Спейсер позволяет долго поддерживать необходимую концентрацию антибиотиков в воспалительном очаге. Спейсеры имеют свои преимущества и недостатки. Во-первых, это лучшая мобильность пациентов и, следовательно, связанный с этим, больший комфорт. Это лучшее заживление мягких тканей и улучшении качества кости, так необходимое для реимплантации протеза. Также, следует учитывать выигрыш во времени (8-10 недель), в течение которого хирург может рассмотреть все хирургические и терапевтические варианты до тех пор, пока не будет выполнена реимплантация протеза. Использование спейсеров в рамках двухэтапной реимплантации протеза или для подготовки артродеза, является хорошим методом санации инфекций с высокими показателями успеха.
В настоящее время, с большей степенью осторожности используются массивные спейсеры костного цемента из полиметилметакрила (PMMA) с добавленными антибиотиками. В качестве альтернативы можно использовать заполнитель с осевой стабилизацией с добавками антибиотиков или с включёнными (карбоновымии) стержнями. Кроме того, возможно вложение антибиотикосодержащих цепей полиметилметакрила (PMMA). Мониторинг инфекции осуществляется так же, как было описано выше.
Если эта мера также оказывается недостаточной, то в качестве еще одной возможности остается выполнение артродеза. Это является возможным в случае доказанного отсутствия инфекции, однако, в некоторых случаях выполняется, также, в качестве септического артродеза.
Артродез
После артродеза происходит полное обездвиживание сустава. Это вмешательство применяется в крайних ситуациях, когда исчерпаны все возможности для сохранения эндопротеза.
Показания:
- неэффективность этапного лечения;
- большие дефекты мягких тканей и костей;
- молодой возраст;
- нецелесообразность ревизионного протезирования;
- тяжелые сопутствующие болезни;
- трудности с разгибанием коленного сустава;
- сепсис;
Плюсы:
- процент успешной санации достаточно высокий;
- неплохие функциональные результаты;
Недостатки:
- большая часть пациентов с артродезом нуждается в постоянном использовании вспомогательных средств для ходьбы из-за укорочения ноги;
- повышенная нагрузка смежных сочленений прооперированной ноги и суставов здоровой, нижних отделов позвоночника;
У пациентов с большими дефектами мягких тканей и костей, выполнение артродеза коленного сустава является рекомендуемым решением с высокими процентами случаев успешной санациии и приемлемыми функциональными результатами. Выполнение артродеза приводит к значительному улучшению качества жизни после удаления инфицированного эндопротеза коленного сустава. Тем не менее, главным недостатком данного метода является то, что многие пациенты после выполнения операции нуждаются в вспомогательных средствах для ходьбы. Согласно ряду исследований, самые лучшие функциональные результаты и самые высокие показатели успеха при санациии инфекции, были выявлены при выполнении артродеза с помощью интрамедуллярного титанового модульного стержня.
При отрицательных признаках инфекции в настоящее время предпочтение отдается внутренней стабилизации, например, с помощью артродезного гвоздя, связанных стержней или (двойного) пластинчатого остеосинтеза. Внешний фиксатор остается противопоказанным при инфекционном артродезе, а кольцевые и гибридные системы в значительной степени заменяют классический каркас Чарнли (Charnley). Согласно результатам, указанным в медицинской литературе, частота применения артродезов составляет 43%, а показатель успеха — 81%.
Высокие показатели успеха были достигнуты в отношении устранения инфекций. Таким образом, можно было контролировать смешанные инфекции и такие, при которых существуют высоковирулентные возбудители инфекций. В рамках различных доступных методов лечения, при артродезах с фиксацией гвоздем наблюдались самые низкие показатели реинфекции с хорошими функциональными результатами, при условии соблюдения индикации для диапазона сгибания. Более подробно об артродезе – здесь
Ампутация бедра
По окончании всех возможных терапевтических процедур, когда заменa протезa, дебридемент (удаление омертвевших омертвевших/некротизированных тканей) или выполнение артродеза с соответствующей сопутствующей терапией не привели к желанному избавлению от инфекции, предпринимается ампутация бедра. Цель ампутации заключается в том, чтобы защитить пациента от опасных для жизни осложнений, например, посредством системного, септического рассеивания возбудителей инфекции (принцип “жизнь перед конечностью»).
Факторами риска для возникновения персистирующей инфекции, а точнее, факторами, повышающими вероятность ампутации бедра, являются:
- грамотрицательные или смешанные инфекции;
- первичный хронический полиартрит, при котором пациентам во время имплантации протеза приходится регулярно принимать кортикостероиды;
- многочисленные предоперационные операции на колене;
- тромбоз артерий ног;
- курение табака;
Ампутация является средством выбора при резистентных к терапии инфекциях, которые преимущественно поддерживаются высоковирулентными бактериями и при осложнениях, связанных с угрожающим жизни септическим распространением инфекции. В последние десятилетия частота ампутаций после имплантации протезов коленного сустава была еще выше, чем в настоящее время. Несмотря на плохие клинические результаты, ампутация бедра по-прежнему остается последней мерой при лечении резистентных к терапии инфекций, которые часто поддерживаются высоковирулентными бактериями (резистентным к метициллину золотистым стафилококком = MRSA, резистентным к ванкомицину золотистым стафилококком = VRSA или, например, синегнойной палочкой [Pseudomonas aeruginosa]). Другой индикацией является предоперационное или интраоперационное повреждение сосудов, при котором не может быть обеспечена своевременная и достаточная реперфузия (восстановление кровотока) конечности.
Принимая во внимание факторы риска и при условии, что больше нельзя откладывать неизбежную ампутацию, в большинстве случаев должно быть возможным предотвратить опасные для жизни септические осложнения и получить пригодную к протезированию культю, сохраняя, таким образом, пациенту возможность ходить. При выработке тактики операции учитывается время, которое прошло после последнего вмешательства, количество проведенных ревизионных вмешательств, количество дебридментов (процедур удаления омертвевших/некротизированных тканей), промываний/ дренирований и синовэктомий, затем планируется длина культи и возможность использования протеза.
Заключение.
Лечение инфицированного протеза коленного сустава является комплексным и требующим больших затрат и времени. Оно предъявляет высокие требования к пациентам и к лечащим врачам. Чтобы минимизировать риск развития инфекции протеза, еще при подготовке к операции следует принимать во внимание известные факторы риска и стремиться их оптимизировать.
- В случае уже существующей инфекции, терапию следует инициировать непосредственно сразу же после диагностики возбудителей инфекции.
- При этом, схема терапии должна быть адаптирована к каждому отдельно взятому случаю и зависеть от следующих факторов:
- наличие факторов риска;
- состояние здоровья пациента;
- продолжительность инфекции;
- спектр возбудителей инфекции;
- клиническая и рентгенологическая стабильность имплантата;
- наличие предыдущих операций;
- тип протеза, имплантированного пациенту в настоящее время;
- состояние мягких тканей;
- состояние костного вещества;
- функционирование разгибательного аппарата коленного сустава;
- образование свища;
- функциональные требования пациента к коленному суставу;
- Успех при санации инфекции может быть достигнут только в том случае, если лечащий врач еще на ранней стадии идентифицирует неэффективность прилагаемого варианта лечения и сразу же начинает прилагать другой вариант терапии.
- При этом следует помнить, что в центре внимания находится не только вопрос о достижении мобильности, но приоритетными целями терапии является достижение безболезненного функционирования коленного сустава, его стабильности и способности переносить полную физическую нагрузку.
- У пациентов с хронической инфекцией и продолжающимися в течение длительного времени попытками санации, успех часто может быть достигнут путем выполнения артродеза.
- Ни в коем случае нельзя создавать угрозу жизни пациента для получения функционирующего протеза. В некоторых случаях приходится прибегать к ампутации бедра. Ключевым моментом в этом варианте лечения является момент времени для определения показаний к ампутации: несмотря на то, что это решение является тяжелым как для пациента, так и для врача, оно должно быть принято своевременно.
- При лечении хирургической инфекции наиболее эффективным будет радикальное вмешательство.
Современные технологии позволяют не только сохранить эндопротез при инфекционном процессе, но и производить этапные реконструктивные вмешательства с параллельным лечением инфекции. Для получения хороших результатов надо обращаться в специализированные ортопедические клиники, которые имеют в штате опытных квалифицированных специалистов, новое оборудование и качественный инструментарий. В этом случае, после успешной ревизионной операции и качественного реабилитационного периода, имея сильную мотивацию и желание, можно вернуться в жизнь со спортом и активными выходными.
Источник
Хронические суставные патологии практически не поддаются лечению, более того, они прогрессируют не оставляя человеку права на здоровое существование. Эндопротезирование коленного сустава – операций, суть которой состоит в его замене искусственным имплантом.
Сравнение здорового коленного сустава(слева) и полностью разрушенного(справа).
Хрящ, покрывающий концы суставных костей, невозможно восстановить, если он серьезно разрушен. Внутрисуставные уколы плазмы или гиалурона, бесполезная трата денег, нервов и времени.
Это видит хирург во время операции, обратите внимание на неравномерность, а местами отсутствие хрящевой оболочки.
Упрощенная схема установки импланта.
Единственная тактика лечения, которая дает результаты – эндопротезирование. Индустрия выпускает модернизированные имплантаты под требования любого пациента. Искусственные конструкции создаются из биосовместимых материалов, представленных керамикой, инновационными сплавами металлов и высокомолекулярным полиэтиленом, которые не оказывают токсического, аллергического и канцерогенного воздействия на окружающие структуры.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Вступление
Пораженный сустав обследуют высокоинформативными средствами визуальной диагностики, больного направляют на прохождение лабораторных анализов, осмотр у врачей узкой специализации.Далее принимается решение о:
- способом имплантации (тотальный или частичный);
- из какого материала лучше поставить протез;
- фиксация — цементная, бесцементная или гибридная;
- тип анестезии.
Чаще всего анестезия используется спинальная.
Метод протезирования колена успешно практикуют ведущие клиники эндопротезирования коленного сустава федеральные медцентры России, Украины и других государств постсоветского пространства.
Быстро пройти высокотехнологичную процедуру по квоте не всегда возможно, потребуется еще дождаться своей очереди, а на это может уйти 3-6 месяцев, иногда 12 месяцев.
В РФ и Украине можно воспользоваться платной услугой. Но если учитывать, что она обойдется в районе минимум 210 тыс. рублей (около 100 тыс. грн.) без реабилитации, при этом благоприятный прогноз остается еще под вопросом, многие предпочитают так не рисковать, а отправиться на лечение заграницу, в хорошую ортопедическую клинику мирового уровня. Одним из лидирующих направлений является Чехия, где очень высоко развиты ортопедия и травматология.
В послеоперационный период колено требует больше времени на восстановление в отличие от бедра. Связано это с тем, что операция в техническом плане сложнее. Послеоперационный шов находится как раз в месте сильного растяжения кожи, что так же осложняет процесс восстановления, ведь нужно активно работать на сгибание-разгибание конечности.
Показания к операции
Примерно каждому десятому пациенту, страдающему патологией колена, требуется эндопротезирование. Причиной критических нарушений выступают следующие заболевания:
- артриты ревматоидной этиологии и подагра;
- деформирующий артроз;
- болезнь Бехтерева;
- внутрисуставные или околосуставные инфекции;
- травматические поражения;
- ожирение в тяжелой форме;
- нарушение гормонального фона.
Хирургическая процедура показана, если обнаружены следующие изменения патологического характера:
- яркая болезненная симптоматика и серьезные двигательные расстройства, при которых консервативные способы и малоинвазивная хирургия не помогают или уже не имеют смысла;
- гонартроз в тяжелом проявлении;
- системная артритная болезнь;
- аваскулярный некроз суставных костей;
- локальные новообразования;
- врожденная и приобретенная дисплазия;
- неправильно сросшиеся переломы;
- посттравматические дегенерации.
Динамика болезни на рентгене.
Откладывать хирургию при гонартрозах 3-4 степени чревато деформацией позвоночника. Это происходит из-за хромоты. Дегенеративные процессы артроза глубоко затронут кости, из-за чего они приобретут хрупкость, потеряют плотность и зафиксировать к ним компоненты импланта станет сложно.
Противопоказания
Разрешается проводить даже в преклонном возрасте. Но при наличии любых патологий в стадии декомпенсации, например, сахарного диабета или гипертонии, хирургия будет отменена. Любые инфекционные воспалительные очаги в организме до запланированной процедуры должны быть ликвидированы полностью. Общий список противопоказаний:
- декомпенсированные хронические болезни;
- локальные и общие инфекции, воспалительные процессы;
- анемия 2-3 ст., низкая свертываемость крови;
- тяжелые психические нарушения;
- неконтролируемый диабет;
- туберкулез кости;
- паралич конечности;
- тромбоз глубоких вен ног.
Иногда требуется провести коррекцию веса, если индекс массы тела слишком высок, это опасно травмами и смещением импланта. Инвалидность после лечения не предусмотрена.
Подготовка к операции
Самый распространенный тип импланта коленного сустава.
Диагностика не ограничивается осмотром только лишь больной конечности, обследованию подлежат обе ноги. В этих целях рекомендуется прохождение:
- рентгенографии;
- ультразвукового исследования (УЗИ);
- магниторезонансной томографии (МРТ);
- артроскопии (не всегда).
Платформа импланта прослужившая пациенту 16 лет. Хороший результат.
Осуществляется обход узкоспециализированных врачей (кардиолога, терапевта, иммунолога, анестезиолога, ЛОРа, стоматолога), сдача общеклинических анализов, исследование органов и систем организма. Стандартная диагностика включает:
- общий и биохимический анализы крови;
- коагулограмму;
- общий анализ мочи;
- определение уровня сахара в крови;
- тест на группу крови и резус-фактор;
- ультразвуковую допплерографию вен конечностей (УЗДГ);
- электрокардиограмму (ЭКГ);
- фиброгастродуоденоскопию (ФГДС);
- флюорографию органов дыхания.
Также будет произведен забор крови для переливания.
В клиниках эндопротезирования коленного сустава подготовка начинается примерно за 2 недели до предстоящего сеанса. Обязательно рекомендуется лечебная физкультура. Она поможет подготовить мышечный комплекс к реабилитации, посодействует его укреплению. Особенно при предполагаемой хирургии обоих коленных суставов.
Типы протезов и связанные с ними методики
Вы уже знаете, что бывает полное и частичное эндопротезирование коленного сустава, где в первом случае лечение подразумевает полноценную замену суставных поверхностей, а во втором – имплантацию поврежденного участка одного из мыщелков. Соответственно, протезы классифицируются на тотальные, одномыщелковые и ревизионные для замены импланта.
- После постановки однополюсной системы максимально сохраняется собственный костно-хрящевой сегмент и не затрагиваются связки, кстати, они должны быть в хорошем состоянии.
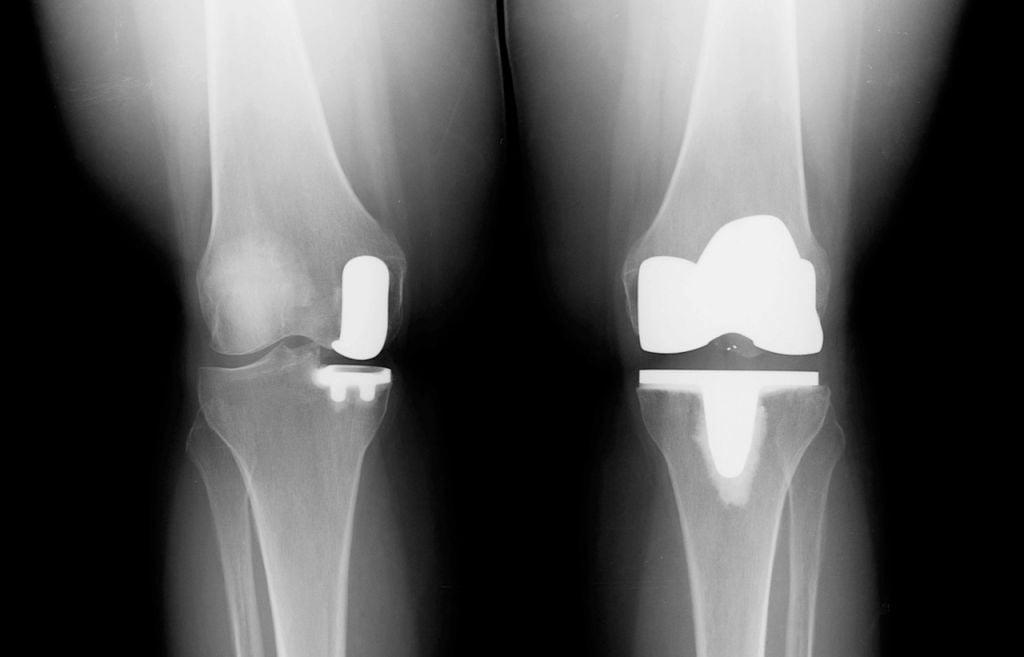
Одномыщелковая замена сустава на рентгене.
- Если выполнялось тотальное эндопротезирование реабилитация потребует упорной, непрерывно длительной работы над восстановлением. Передовые клиники хирургии и эндопротезирования коленного сустава лечение по такой схеме одобряют куда чаще. Объясняется это тем, что оно позволяет достигнуть нормальной амплитуды движений, дает больше свободы в плане физических нагрузок и имеет достаточно продолжительный эффект.
Сравнение двух типов операций.
- При ревизионном эндопротезировании — замене эндопротеза, в основном применяются конструкции с более длинными ножками, чтобы обеспечить надежную стабильность. Выявленные дефекты бедра и голени устраняются при помощи металлических пластин различной конфигурации, костной крошки, цемента, алло- и аутокостных трансплантатов, клиньев, стержней и др. Необходима при износе импланта, повреждении или изначально некорректно выполненной установке.
С каждой последующей операции статистика успешности ниже. Импланты при этом становятся все более громоздкими.
Одномыщелковое протезирование подразумевает срок службы небиологического устройства максимум 7 лет. Тотальное замещение предусматривает время службы вживленного механизма от 15 лет. Ревизионное переносится сложнее, а риск инфекции и других негативных явлений почти в 2 раза выше, чем после первичной операции.
Жидкое протезирование коленного сустава
Важно еще вкратце дать информацию о жидком протезировании коленных суставов. Это инъекционные препараты гиалуроната натрия, которые служат для восполнения синовиальной жидкости. Жидкое протезирование коленного сустава производится путем введения через шприц раствора гиалуроновой кислоты во внутрисуставное пространство. Подобная лечебная тактика не восстанавливает разрушенный гиалиновый хрящ, но способствуют временному снижению признаков остеоартроза (сокращает тугоподвижность и боль) за счет улучшения смазочных свойств натурального сочленения. Оно применимо в качестве симптоматической терапии при артрозе, но настоящему эндопротезированию не является альтернативой.
Никакие уколы артрозы не лечат!
Описание хирургического процесса
Вид анестезии определяется врачом-анестезиологом. Что значит общий наркоз, думаем, знают все. А по поводу второй разновидности, скорее, не каждый понимает суть и принцип действия обезболивания, внесем ясность.
Эпидуральный наркоз – это один видов регионарной анестезии, смысл которого в подаче в перидуральное пространство позвоночника (в области поясницы) через катетер специального состава, блокирующего передачу импульсов от нервных сплетений спинного мозга. Нижняя часть тела становится нечувствительной. Человек совершенно не ощущает никакой боли, но остается в сознании. Не исключено, что анестезиолог дополнительно подключит внутривенную систему, подающую эффективный седативный препарат, чтобы снять нервное напряжение или погрузить в глубокий медикаментозный сон.
Чем легче наркоз, тем проще всем, пациенту, травматологу и анестезиологу.
Когда анестетик «заработает», начинается тотальное протезирование коленного сустава.
- Доступ к суставу осуществляется с передней стороны колена путем рассечения мягких тканей, обходя надколенник. Разрез небольшой, он равен примерно 12-14 см.
- Аккуратно высвобождается из анатомического пространства.
- Поскольку конструкция для тотального протезирования коленного сустава имеет сложную геометрию, для ее правильной посадки хирург выполняет несколько высокоточных опилов бедренной и большеберцовой костей.
- После ставится «болванка» разных размеров для подборки лучшего.
- Убедившись, что кости подготовлены правильно, специалист приступает к установке постоянных деталей протеза на свое окончательное место.
- В конце проводится промывание антисептической жидкостью площади, в пределах которой выполнялись операционные действия. Потом в рану вставляют временную дренажную систему для оттока раневого отделяемого, разрез ушивается и покрывается стерильной повязкой.
Пациент лежит на операционном столе, нога забинтована, сейчас начнется операция.
После выписки из стационара следует оформиться в лечебно-реабилитационный центр. В таких медучреждениях оказывают высококомпетентную помощь после тотального цементного эндопротезирования коленных суставов или бесцементного, частичного протезирования и ревизионного вмешательства.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Неблагоприятные реакции
От работы реабилитологов зависит не меньше, чем от работы хирурга.
Больной обязан быть под пристальным наблюдением методистов-реабилитологов в послеоперационный период, исполнять все их требования, касающиеся физических упражнений и посещения физиотерапевтических процедур, а также в установленные сроки приходить на плановый осмотр к основному лечащему врачу. Только в таком случае к концу 3-го месяца можно рассчитывать на благополучный исход.
По состоянию шва можно судить о процессах заживления внутри сустава. Вы видите спокойный, хорошо заживающий шов
Через 6 месяцев он будет выглядеть как на фото
К возможным интраоперационным последствиям относят кровотечение, что происходит в единичных случаях. Значительные кровопотери оперативно восполняются донорским запасом крови, заготовленным еще до операции. Инфицирование и аллергический ответ на анестезию тоже маловероятны, если установка проходит с соблюдением всех норм. В течение первого месяца после состоявшейся артропластики встречаются следующие осложнения (вероятность невелика, но присутствует):
- парапротезная инфекция;
- тромбообразование в венозном русле конечности;
- тромбоэмболия;
- жировая эмболия;
- расхождение швов и открытие раны;
- вывих протеза, смещение надколенника;
- нарушение чувствительности в зоне колена;
- повышение местной и общей температуры вследствие локального воспаления или попадания инфекции.
Патологические реакции, которые развиваются в отдаленный период (по прошествии 4 недель и позже):
- расшатывание, смещение, нестабильность искусственных компонентов;
- перелом протеза или кости, в которую он вставлен;
- образование грубых наростов, рубцов вокруг устройства;
- суставно-мышечная контрактура;
- хронические боли;
- изменение длины конечности.
Травмы опасны для людей перенесших такую операцию, поэтому берегите себя как минимум первое время, пока нога не окрепла достаточно.
Источник
