Аллотрансплантат для плечевого сустава

Причины плечевого артрита

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Воспаление суставов может начаться по множеству причин, причем не всегда один фактор является решающим, часто случается, что артрит имеет полиэтиологическое происхождение. Частыми причинами плечевого артрита выступают:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Инфекционные патологии;
- Аутоиммунные нарушения;
- Малоподвижная жизнь;
- Переохлаждение;
- Травмы;
- Тяжелая деятельность физического плана;
- Остеоартрозные поражения;
- Патологии аллергической природы.
Причин немало, но некоторых факторов вполне можно избежать. С гиподинамией легко справятся спортивные тренировки, да и регулярного переохлаждения вполне можно избежать.
Общие данные
В травматологии и ортопедии рассекающий остеохондрит реже диагностируется, чем артриты, артрозы и ряд других патологий суставов – в частности, плечевого сочленения. Поэтому нередко ставят ошибочный диагноз, «перекладывая» вину за нарушения движений в суставе на другие патологии – те же артриты и артрозы. Между тем, формирование суставной мыши может существенно нарушить функцию сочленения.
Плечевой сустав страдает реже, чем тазобедренный, лучезапястный, локтевой и голеностопный, но последствия могут быть более выраженными.
Патология может возникнуть в любом возрасте – начиная от детского и заканчивая пожилым. Заболевание чаще всего диагностируется у молодых спортсменов – особенно тех, которые не рассчитывают уровень своей силовой подготовки и стараются форсировать спортивные достижения, занимаясь на тренировках слишком интенсивно. Не менее часто заболевают люди старшей возрастной группы – откалыванию омертвевшего кусочка суставного хряща способствуют возрастные дегенеративно-дистрофические процессы хрящевой ткани. Повышение заболеваемости наблюдается у пациентов, которые не достигли еще 50 лет.
Многие клинические специалисты предполагают, что описываемая патология (в данном случае – плечевого сустава) у детей и у взрослых является двумя разными заболеваниями со сходными симптомами. Такое предположение целесообразно, так как прогноз у детей и взрослых существенно отличается: у первых болезнь заканчивается полным выздоровлением, а у вторых – нарастающим ухудшением функции и последующим развитием осложнений. У взрослых резкое ухудшение может наступить после травмы, возникшей на фоне рассекающего остеохондрита плечевого сустава. Причем, даже при грамотных адекватных назначениях и выполнении пациентом всех предписаний врача может возникнуть особая форма артроза, связанная с наличием суставной мыши в плечевом сочленении.
Сложностью в течении рассекающего остеохондрита плечевого пояса у взрослых является то, что хрящевая ткань не восстанавливается, поэтому важно своевременно удалить суставную мышь и сохранить хрящ хотя бы в том состоянии, в котором он находится на момент диагностирования патологии.
Комментарии
Оставьте свой комментарий, касатально данного материала. Вы можете задать любой интересующий вас вопрос.
Источник
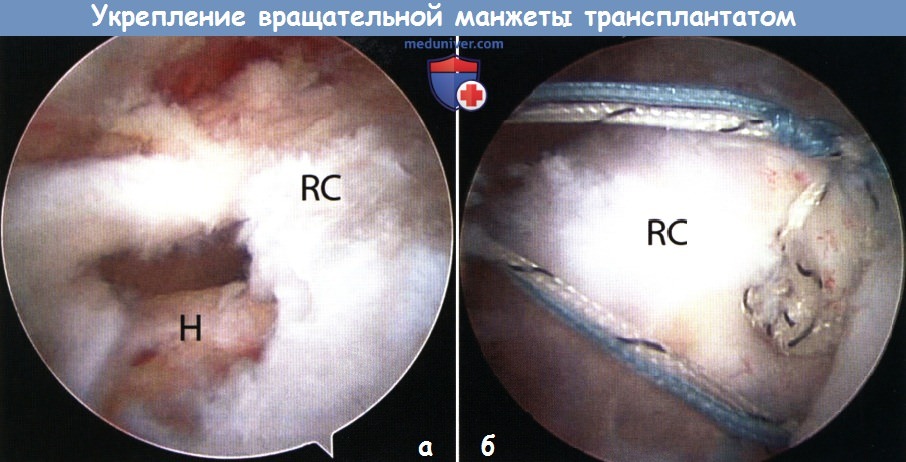
Техника укрепления вращательной манжеты плечевого сустава трансплантатомУкрепление реконструкции сшиваемых разрывов вращательной манжеты аллотрансплантатом мы используем у молодых некурящих пациентов с массивными разрывами, плохой подвижностью сухожилий, плохим качеством ткани сухожилий и неудачной рефиксацией в анамнезе. Выраженные рентгенологические признаки ротаторной артропатии являются противопоказанием для укрепления реконструкции аллотрансплантатом. В большинстве случаев встречаются U- или L-образные разрывы, требующие наложения швов для конвергенции краев, когда не удается достичь полного закрытия области прикрепления сухожилия. При реконструкции следуем стандартным артроскопическим принципам для рефиксации вращательной манжеты. Однако для подготовки к использованию трансплантата применяем анкеры с тремя лигатурами (BioComposite Corkscrew FT диаметром 5,5 мм). По две лигатуры каждого анкера используются для рефиксации вращательной манжеты, а третья — для фиксации трансплантата. После завершения реконструкции вращательной манжеты проверяем состоятельность рефиксации, размер восстановленной области прикрепления и степень прикрытия костного ложа. Обычно размер трансплантата меньше, чем требуется при замещении аллотрансплантатом, так как в данном случае необходимо только прикрыть восстановленную область. 1. Определение размера трансплантата. Перед измерениями трансплантата по передней, задней и медиальной сторонам области реконструкции вращательной манжеты накладываются матрасные швы. Как правило, для медиальной фиксации трансплантата требуются два матрасных шва. При больших размерах трансплантата для фиксации используется сочетание матрасных и простых швов. При осмотре через латеральный субакромиальный порт прошиватель SutureLasso полулунной формы вводится через задний порт для прошивания сухожилия с наложением матрасного шва. Нитиноловая петля выводится в передний порт, и лигатура FiberWire №2 проводится через сухожилие. Процесс повторяется для второго шва. Эти швы будут определять распространение трансплантата в медиальном направлении. Размер и площадь требуемого трансплантата определяются с помощью нити PDS № 1 с узелком на одном конце по ранее описанной методике. Определяются передний, задний, медиальный и латеральный размеры необходимого трансплантата. Например, для определения медиального размера обзорным является латеральный порт. Один артроскопический зажим удерживает нить PDS № 1 у области переднего шва, а второй — в области заднего. Медиальную длину предполагаемого трансплантата определяем вне сустава, как это было описано выше. Те же шаги повторяем для переднего, заднего и латерального краев предполагаемого трансплантата, ориентируясь на медиальные матрасные швы и области установки анкеров.
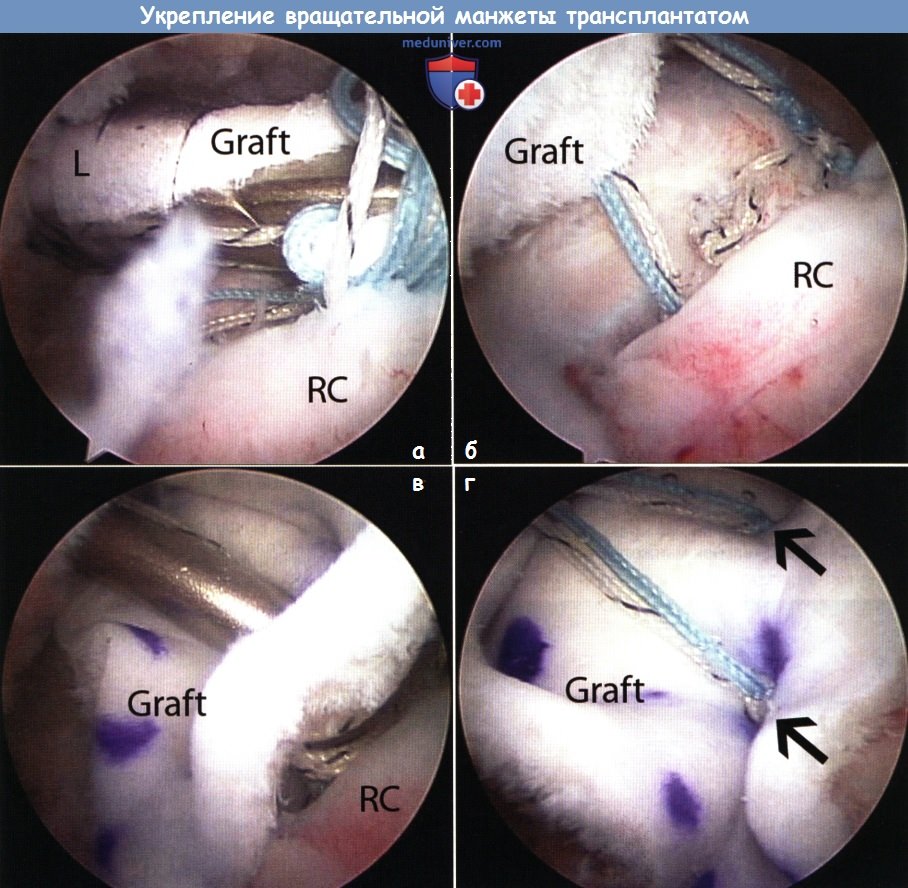
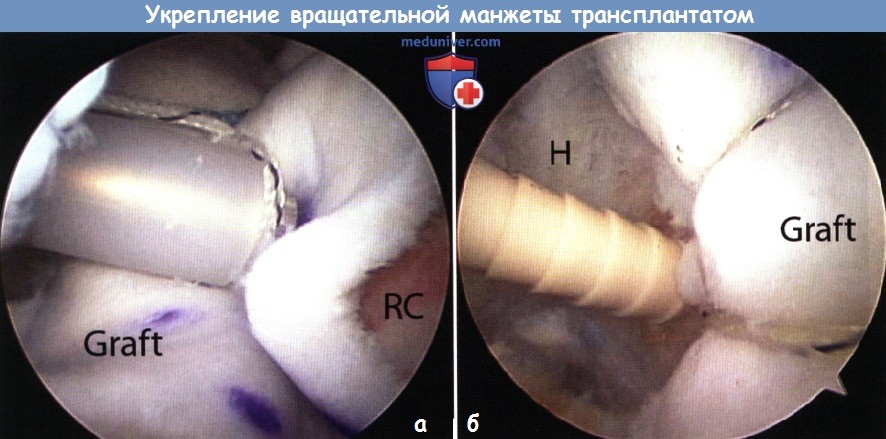
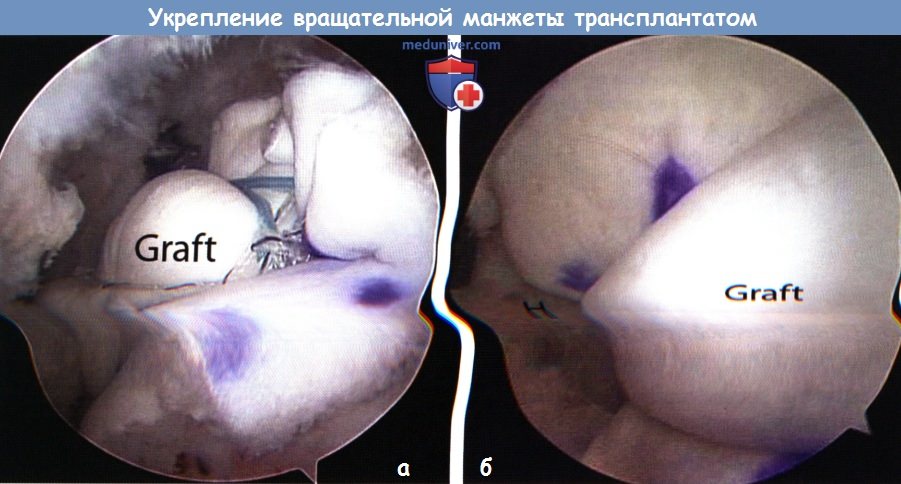
2. Обработка трансплантата. Трансплантат тщательно обрабатывается в соответствии с запланированной конфигурацией швов. При подготовке латерального края трансплантата необходимо также определить, какие швы — простые или матрасные — будут наложены для его фиксации. Обычно для установки новых латеральных анкеров на большом бугорке остается мало места, таким образом, для фиксации трансплантата должны использоваться остающиеся свободные лигатуры ранее установленных анкеров. 3. Проведение трансплантата в субакромиальное пространство. Если для проведения аллотрансплантата в субакромиальное пространство с целью заполнения дефекта сухожилия используются только медиальные лигатуры, то при выполнении процедуры укрепления в канюлю диаметром 8,25 мм последовательно выводятся лигатуры, которыми будут фиксироваться все четыре угла трансплантата. Ориентация и расположение нитей в канюле соответствуют разрыву вращательной манжеты (т.е. переднемедиальная лигатура — в переднемедиальном отделе канюли и так далее). Это помогает логично расположить нити и предотвратить их запутывание. Эти лигатуры проводятся через трансплантат при помощи прямой иглы или прошивателя Scorpion вне сустава. При проведении матрасных швов через трансплантат крайне важно быть уверенным, что швы не подвернутся и не перекрутятся. Для предотвращения подобной ситуации каждый конец нити следует по отдельности вывести на поверхность, сохраняя его ориентацию для устранения любых перекрутов. Пройдя по всей длине нити стандартным толкателем узлов, можно убедиться, что эта нить не запуталась. После того как прошиты все четыре угла трансплантата проверяем ориентацию и организацию трансплантата и лигатур. При помощи артроскопического зажима аллотрансплантат проводится по лигатурам через канюлю и в субакромиальное пространство. При использовании матрасных швов трансплантат должен «скользить» по нитям к области реконструкции сухожилия. 4. Фиксация трансплантата. После того как трансплантат прижат к сухожилию последовательно завязываем узлы. Обычно мы начинаем с медиальной стороны, продвигаясь в латеральном направлении. Латеральные узлы завязываются через латеральную канюлю при осмотре из заднего порта. После этого оцениваем первичную фиксацию трансплантата. Затем выполняем фиксацию краев сухожилия. Для фиксации переднего и заднего краев можно применить простые швы. При осмотре из заднего субакромиального порта 45° прошивателем SutureLasso или Scorpion пенетрируем трансплантат в области заранее проколотого отверстия, а затем проходим через сухожилие вращательной манжеты. Через сухожилие и трансплантат проводится нить FiberWire №2 и завязывается узел. Процедура повторяется для фиксации переднего края. В качестве альтернативы трансплантат можно фиксировать латерально при помощи безузловых анкеров, подобно методике SutureBridge (Arthrex, Inc., Naples, FL). Перед затягиванием швов в области костного прикрепления выполняются перфорации для обеспечения инфильтрации элементами костного мозга, как это было описано ранее. При окончательном осмотре убеждаемся в полном закрытии области рефиксации вращательной манжеты и фиксации трансплантата.
— Также рекомендуем «Эффективность артроскопической повторной ревизионной операции на вращательной манжете плечевого сустава» |
Источник
Костная трансплантация – это особый вид хирургического ортопедического лечения позвоночника и других костей, при котором пациенту в место перелома или же костной патологии вводят различные трансплантаты.

 Мы работаем в карантин
Мы работаем в карантин
Получайте пропуск и приезжайте к нам!

Такая операция может понадобиться при заполнении полостей в костях после предыдущих хирургических вмешательств, для наружной или внутренней фиксации костей, спондилодеза, стимулирования процесса костеобразования и другого лечения заболеваний опорно-двигательного аппарата.
Костный трансплантат в ортопедической хирургии чаще всего применяется для ускорения заживления костей позвоночного столба. Он выступает в роли «удобрения», так как выделяет активные вещества, которые заживляют кость, и стимулирует их сращивание.
Помимо этого трансплантаты во время лечения болезней позвоночника могут выполнять и структурную функцию. Например, если при удалении значительной части позвонка или межпозвонкового диска хирург помещает в полость трансплантат необходимого размера, который удерживает позвоночник в нужном положении, пока происходит формирование новой кости. Со временем трансплантат перестраивается и вливается в структуру новообразованной кости.
Виды костных трансплантатов
В настоящее время для ортопедических операций используют 4 вида трансплантатов:
- Аутотрансплантаты – костные материалы, взятые у самого пациента.
- Аллотрансплантаты – костные материалы, взятые у донора-человека.
- Ксенотрансплантаты – костные материалы, взятые у донора-животного.
- Аллопластики – синтетические заменители костных тканей.
Аутотрансплантаты
Костные ткани, необходимые для лечения пациента берутся у него же, только из другой области с быстрыми процессами костеобразования, например, бедренной кости, ребра или свода черепа. Этот материал никогда не вызывает аллергических реакций из-за отсутствия антигенности, а потому считается «золотым стандартом» трансплантологии.
В то же время большинство специалистов предпочитают по возможности пользоваться другими типами трансплантатов, так как забор кости из донорской области и постепенное ее восстановление – это вторая хирургическая операция, которая значительно увеличивает реабилитационную нагрузку на организм пациента. Еще одно ограничение на применение аутоматериалов – невозможность получить значительное их количество за относительно малый период времени.
Аллотрансплантаты
Костные ткани, которые пересаживаются от одного человека другому, называются аллотрансплантаты. Как правило, это кости умерших доноров, которые после извлечения проходят медицинские проверки и стерилизацию. После трансплантации этих материалов организм постепенно превращает донорские костные ткани в свои собственные.
Преимуществом этого типа костных трансплантатов является то, что пациенту нет необходимости в дополнительных хирургических процедурах по извлечению собственных костей, а процент их отторжения очень низок.
К недостатку этих материалов можно отнести небольшую вероятность передачи инфекционного заболевания от донора к реципиенту, например, перенос гепатита и ВИЧ.
Ксенотрансплантаты
Это костные ткани животных, как правило, взятые у крупного рогатого скота, обработанные специальным образом, чтобы сделать их стерильными и совместимыми с костными тканями человека. Со временем ксенонаполнитель заменяется собственными костными тканями пациента.
В качестве животного донора используется также и природный коралл, который после обработки становится биосовместимым и близким по структуре к костной ткани человека.
Преимуществом этого вида трансплантатов считается невозможность передачи инфекционного заболевания от животного к реципиенту.
Аллопластические материалы (аллопласты)
Разнообразные синтетические заменители костных тканей, полученные химическим путем, которые имитируют естественную кость. Для их производства используют биосовместимые микропористые полимеры, биокерамику, биостекло. Чаще всего применяются аллопласты из фосфата кальция и гидроксиапатита.
Трикальций фосфат – это пористая форма биологического наполнителя, который со временем частично рассасывается и замещается костью. Гидроксиапатит – это минеральный компонент кости, создаваемый синтетически в нескольких вариациях: пористый биодеградируемый, пористый бионедеградируемый и плотный бионедеградируемый.
По направленности действия аллопластики могут быть как биодеградируемыми, так и нет. То есть в первом случае происходит процесс резорбции аллопластического трансплантата и организм замещает его собственной новой костью, а во втором – он используется как решетка или подпорка, облегчающая правильное формирование кости.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Записаться на бесплатный прием
Читайте так же
ОТЗЫВЫ О НАС
Была с ребенком в клинике, так как около недели жаловался на боли в спине, пришли туда, прошли обследование, МРТ сделали, оказалось требуется небольшое лечение. Прошли процедуры в течении трех недель, больше боли не появлялись. Благодарим клинику Бобыря за такую хорошую работу и отличное… Читать дальше
Татьяна
Мне почти 40 (39,5). Почти всю свою жизнь имею проблемы с позвоночником, до 37 вообще думал, что так и должно быть. Но затем, спасибо женщине из флюорографии — была удивлена масштабами моих деформаций, что и породило во мне сомнения, что имеющиеся неудобства «так и должны быть». Первые походы к… Читать дальше
Александр Б.
Бесконечно благодарен за оказанную помощь!!! Наблюдаюсь уже несколько лет, через руки Врача именно здесь небесная Премудрость совершила настоящее чудо!.. Протрузия 8 мм, несколько грыж.. Конечно, я сейчас не бегаю и не поднимаю штангу, но жизни вполне рад! БЛАГОДАРЮ СЕРДЕЧНО !!! Читать дальше
Михаил
Прекрасный врач Иксанов Руслан очень помог мне при обращении с сильными болями в шейном отделе, головных болях и головокружении! С первого же приема боли прошли. Очень грамотный подход к пациенту, прекрасная диагностика и последующее лечение. Очень благодарна и буду рекомендовать этого врача… Читать дальше
Алла Дашевская
Врачи клиники Бобыря
стаж работы от 10 лет
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 7 июня 2015;
проверки требуют 13 правок.
Аллотрансплантация (allotransplantatio; от греч. allos другой, иной + трансплантация), или гомотрансплантация — пересадка органов и тканей от одной особи генетически и иммунологически другой особи того же биологического вида (в медицине — от человека человеку)[1]. Трансплантация и пересадка означают одно и то же, хотя термин пересадка чаще используется для обозначения переноса кожи[2].
В настоящее время выполняется аллотрансплантация клеток, тканей и органов. Наиболее известным случаем аллогенной трансплантации является клетка крови. Тем не менее, существуют ограничения для выполнения этого типа трансплантации, что очень важно для иммунного ответа реципиента на трансплантированную ткань, поскольку этот тип трансплантатов между индивидуумами без генной связи и без предшествующего лечения отклоняется получателем среди первых дней (от 7 до 10 дней) из-за первичного иммунного ответа против аллотрансплантата. По этой причине для выполнения этого типа трансплантации необходимо провести различные тесты гистосовместимости между донором и реципиентом, чтобы быть более уверенным в том, что операция не приведет к отказу, такие тесты включают: группу ABO, перекрестные реакции, используемые для установления наличия предварительно сенсибилизированных антител против HLA донора, а также тесты на диабет, сердечные заболевания, функцию почек, новообразования и инфекции донора, когда он является живым донором[3].
Выделяют:
- близкородственную аллотрансплантацию (донором трансплантата является близкий генетический родственник, первой линии родства);
- дальнеродственную аллотрансплантацию (донор является дальним генетическим родственником, второй или третьей линии родства);
- неродственную аллотрансплантацию (донором является чужой человек, вообще не находящийся в генетическом родстве с реципиентом).
На сегодняшний день аллотрансплантация — преобладающий вид выполняемых трансплантаций почек, печени, сердца и лёгких, и более половины выполняемых трансплантаций костного мозга. Объясняется это тем, что далеко не у всех пациентов, являющихся кандидатами на трансплантацию, имеются однояйцевые близнецы, согласные на эксплантацию почки или на донорство костного мозга, а техника терапевтического клонирования органов и тканей находится пока в зачаточном состоянии.
Современное состояние технологий аллотрансплантации органов не позволяет осуществлять пересадку органов от произвольного донора произвольному реципиенту. И маловероятно, что это станет возможным когда-либо в будущем, в связи с тем, что так устроена иммунная система человека. Надежды трансплантологов мира сегодня связаны не с усовершенствованием технологий аллотрансплантации, а с развитием техники терапевтического клонирования органов, что в перспективе должно позволить производить стопроцентно гомологичные трансплантации всем пациентам.
Для успешной аллотрансплантации органа, для того, чтобы орган прижился и был функционален в организме реципиента, необходимо совпадение реципиента и донора по так называемым антигенам главного комплекса тканевой совместимости (MHC), или, по крайней мере, совпадение хотя бы по пяти из шести основных антигенов MHC. Несовпадение по двум антигенам MHC не исключает возможность трансплантации в принципе, но сильно повышает вероятность отторжения трансплантата. Несовпадение по трём и более антигенам MHC исключает саму возможность трансплантации от данного донора данному реципиенту.
Для аллотрансплантации, даже при наличии идеально совместимого (совпали шесть из шести антигенов MHC) и близкородственного донора, также требуется высокая степень иммуносупрессии (угнетения иммунной системы) организма реципиента, с тем, чтобы подавить возможное отторжение трансплантата и обеспечить его приживаемость. При неполном совпадении по МНС или при неродственной трансплантации требования к уровню обеспечиваемой иммуносупрессии ещё выше.
Риски[править | править код]
Как и при многих операциях, аллотрансплантация также имеет некоторые побочные эффекты. Ограничивающим фактором в тканевой аллотрансплантации для хирургии являются побочные эффекты иммуносупрессии (нарушение обмена веществ, злокачественные новообразования, оппортунистические инфекции), которая является преобладающей проблемой. Также нельзя забывать, что риск передачи инфекции очень высок[4].
См. также[править | править код]
- Ксенотрансплантация
- Гомографт
- Трансплантация органов
Примечания[править | править код]
Источник