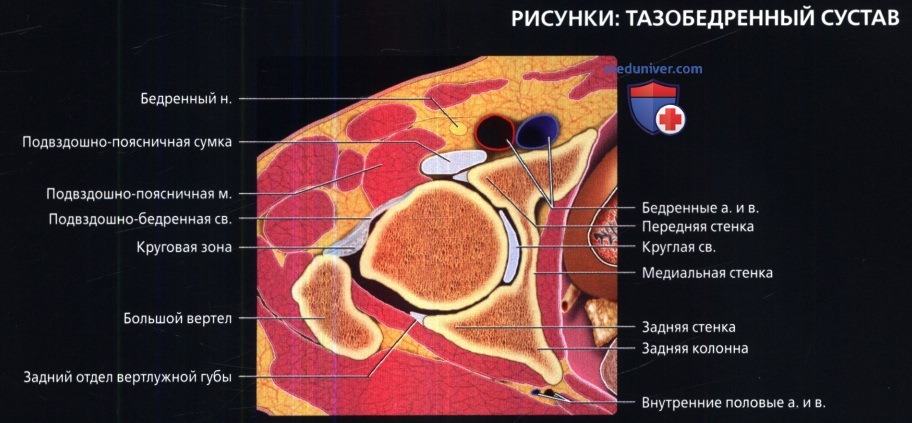
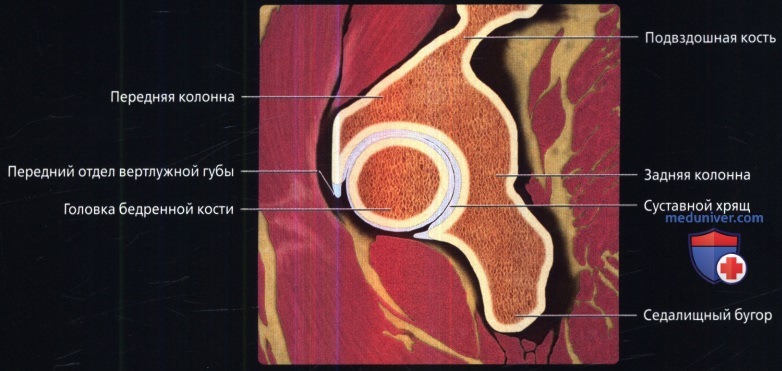
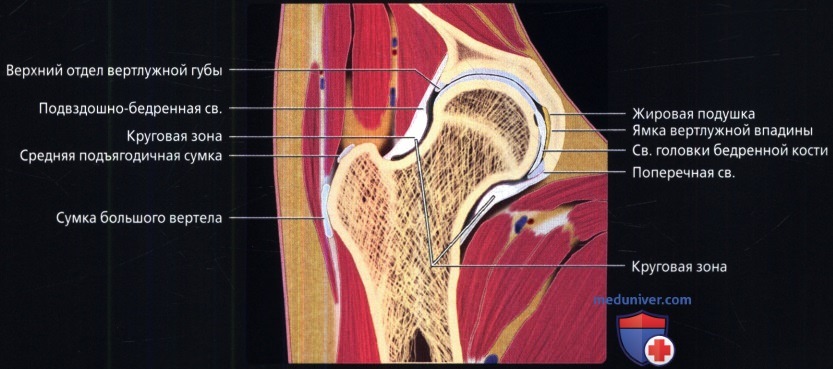
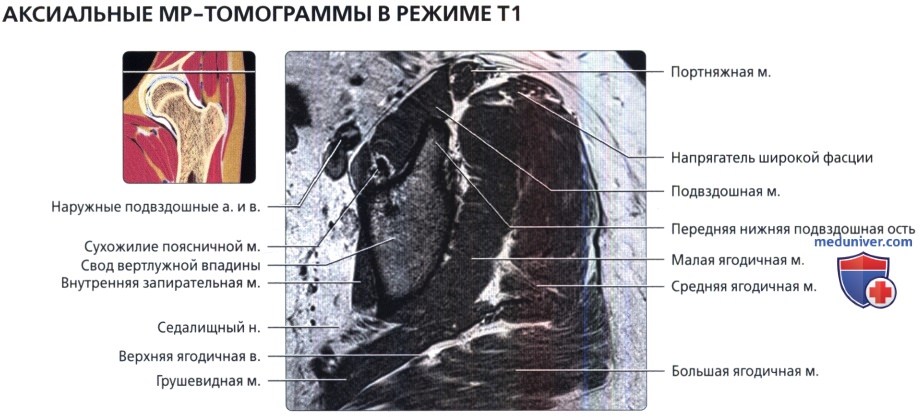
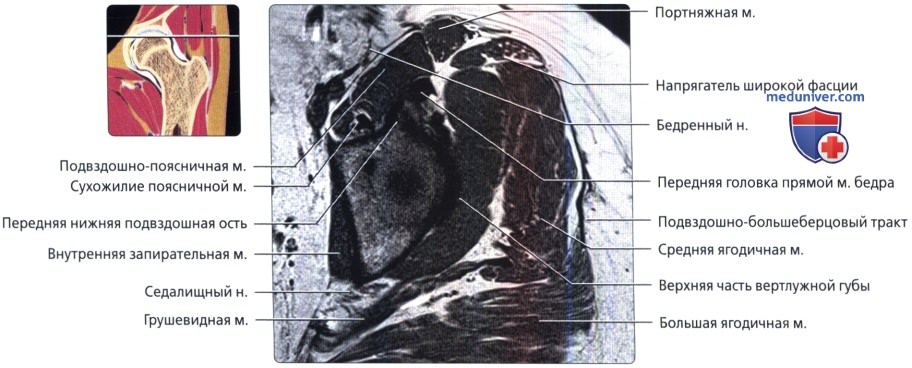
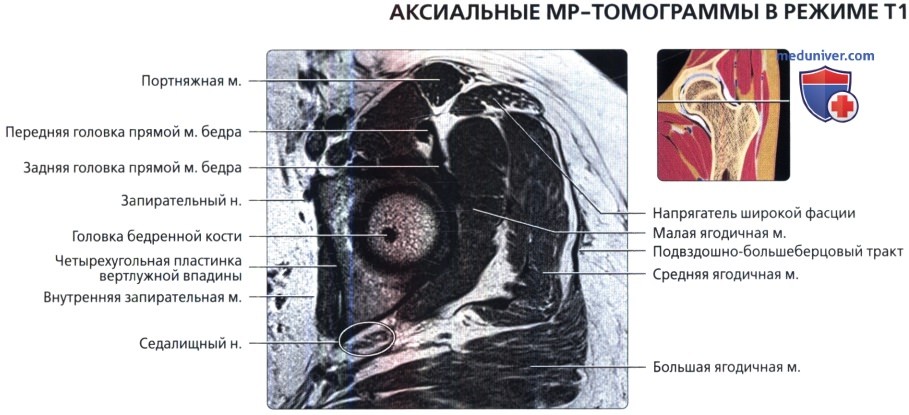
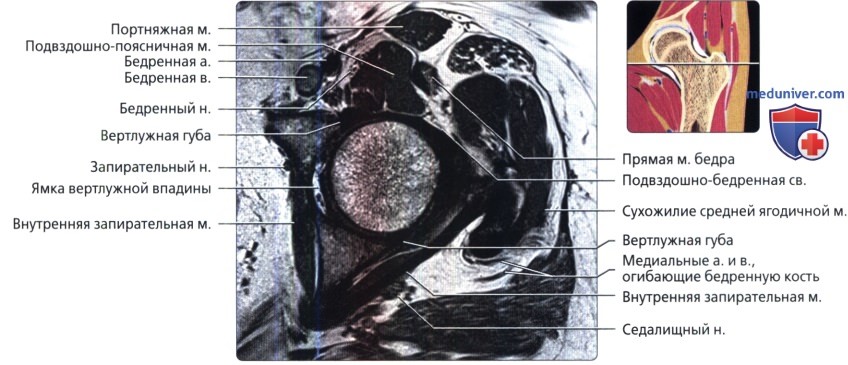
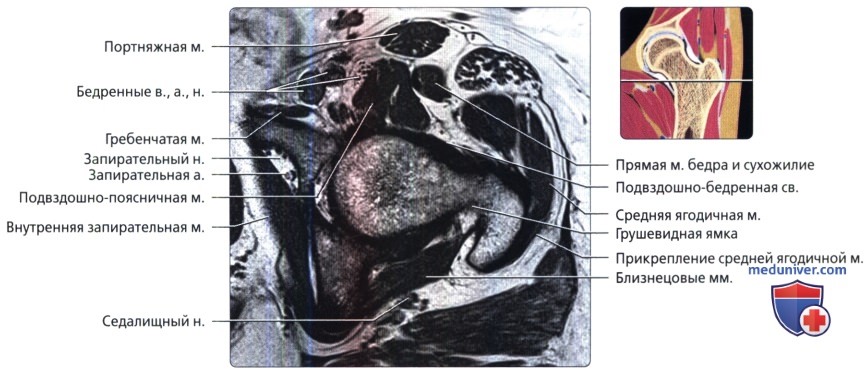
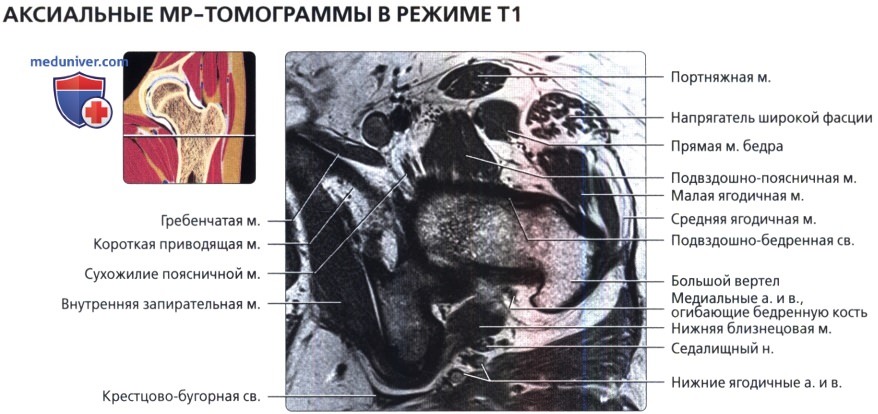
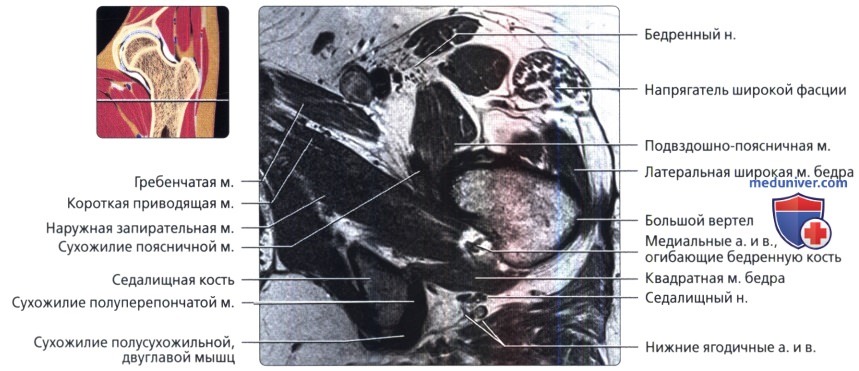
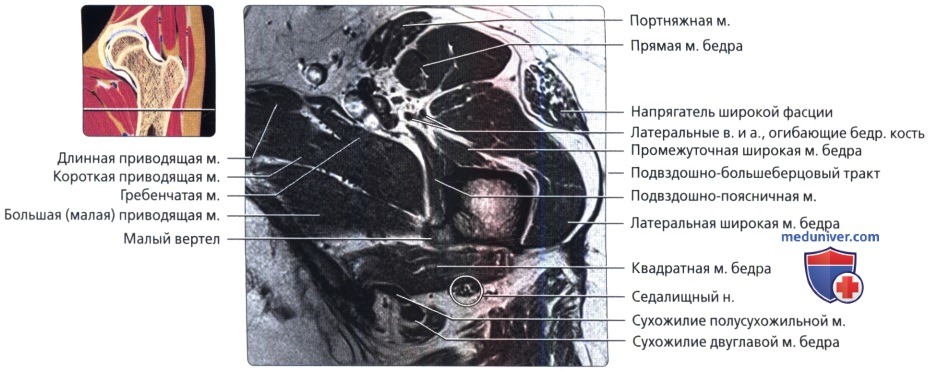
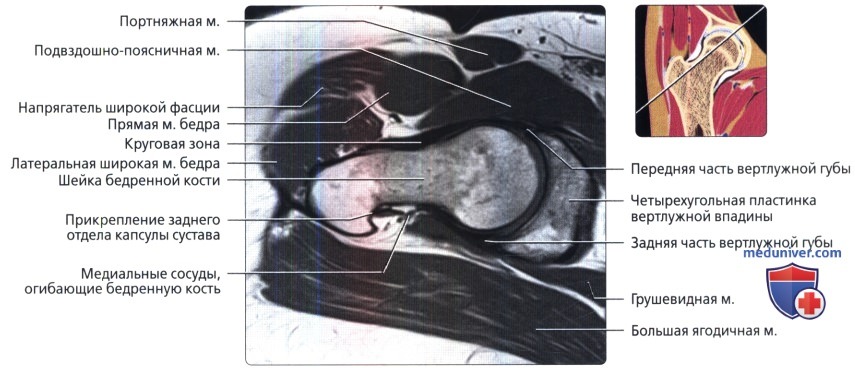
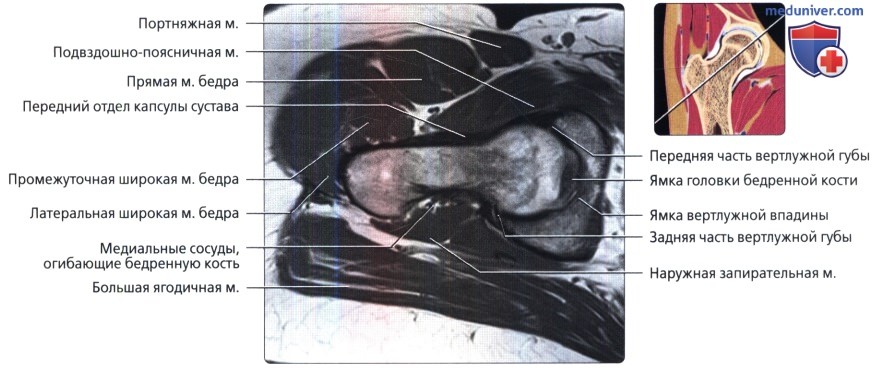
Аксиальная проекция тазобедренного сустава

МРТ тазобедренного сустава в аксиальной проекции в норме
а) Вопросы лучевой анатомии: 1. Рекомендации по визуализации: 2. Сложности визуализации:
б) Клиническое применение: 1. Клиническая значимость: 2. Сумки тазобедренного сустава: в) Список литературы: — Также рекомендуем «МРТ тазобедренного сустава в продольной проекции в норме» Редактор: Искандер Милевски. Дата публикации: 9.6.2019 |
Источник

Технические условия
Размеры пленки: 24 х 30 см (10 х 12″), кассета располагается продольно.
Чувствительность пленки: 200. ФР: 115 см (40″).
Используется отсеивающая решетка. Большой фокус.
Экспозиция при 77 кВ, автоматически устанавливается по цент ральному полю рентгенэкспономстра.
Подготовка пациента
— Раздеться до пояса снизу, кроме нижнего белья.
Укладка
—Положение лежа на спине:
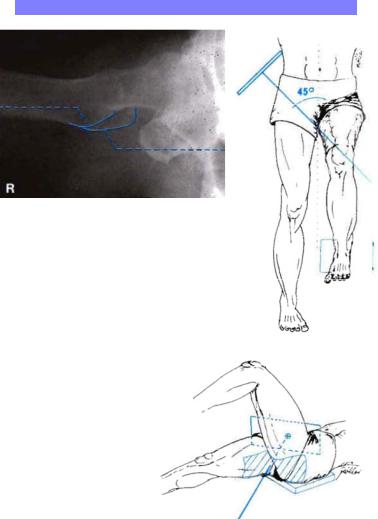
—Исследуемый тазобедренный сустав в состоянии сгибании под углом 45° и отведения под углом 45°.
—Бедро поддерживается мягким валиком.
—Половые органы экранируются просвинцованным фартуком.
Центровка
—Пучок рентгеновского излучения направляется отвесно.
—Центральный луч направляется в центр шейки бедренной кости (середина паховой области) и середину кассеты (вер хний край кассеты располагается на уровне передневерх ней ости крыла подвздошной кости).
—Центрирование, диафрагмирование, маркировка стороны.
—Задержать дыхание после выдоха.
Варианты
Лаунштейн I
—Лежа на спине. Нога — в тазобедренном и коленном суставах согнута под углом 45°.
—Противоположная сторона приподнимается до тех пор, пока обследуемое бедро не будет находиться в боковой проекции.
Лаунштейн II
—Лежа на спине. Нога — в тазобедренном и коленном суставах согнута так, чтобы стопа стояла на столе.
—Бедро слегка отведено (наклонено кнаружи), не ротировано.
—Центральный луч направляется на 2 поперечника пальца выше центра паховой области.
Продолжение на стр. 158
Тазобедренный сустав: аксиальная проекция,
укладка по Лаунштейну
Продолжение со стр. 157
Тазобедренный сустав, аксиальная проекция, укладка по Ла унштейну
Пожелания
—Если движения в конечности у пациента ограничены, при поднимите и зафиксируйте противоположную сторону.
—Положите кассету на рентгенографический стол по диаго нали (трубку расположите соответственно) — это более ин формативное положение для получения изображения бед ренной кости на большем протяжении (бедро проецируется в нижнелатеральный край кассеты).
—Если у пациента имеется протез — возьмите пленку боль шего размера, к примеру, 18 х 43 см (7 х 17″).

Головка бедренной кости: касательный снимок, укладка Schneider
Технические условия
Размеры пленки: 24 х 30 см (10 х 12″), кассета располагается про дольно. Чувствительность пленки: 200. ФР; 115 см (40″). Исполь зуется отсеивающая решетка. Большой фокус. Экспозиция при 77 кВ автоматически устанавливается по центральному полю рен тгенэкспонометра.
Подготовка пациента
— Раздеться до пояса снизу, кроме нижнего белья.
Укладка
—Лежа на спине.
1.Тазобедренный сустав, который будет исследоваться, со гнут под углом 45° (30—60°), стопа стоит на столе.
2.Тазобедренный сустав, который будет исследоваться, выпрямлен, стопа слегка повернута кнутри.
—Верхний край кассеты располагается на уровне передневерхней ости крыла подвздошной кости,
—Половые органы экранируются (фартуком, колпачком).
Центровка
—Пучок рентгеновского излучения направляется отвесно или со смещением под углом 30° краниокаудально.
—Центральный луч направляется в центр шейки бедренной кости (центр паховой области) и далее в середину кассеты.
—Центрирование, дифрагмирование, маркировка стороны.
Варианты
—Пациент стоит, повернувшись исследуемым суставом к верти кальной стойке.
—Стопа исследуемой стороны располагается параллельно вер тикальной стойке.
—Удаленная от пленки часть таза с бедром смещается кзади под углом 65° к вертикальной стойке.
—Руки располагаются над головой.
—Центральный луч направляется перпендикулярно головке бед ренной кости обследуемого тазобедренного сустава (на 2 ПП медиальнее середины паховой области).
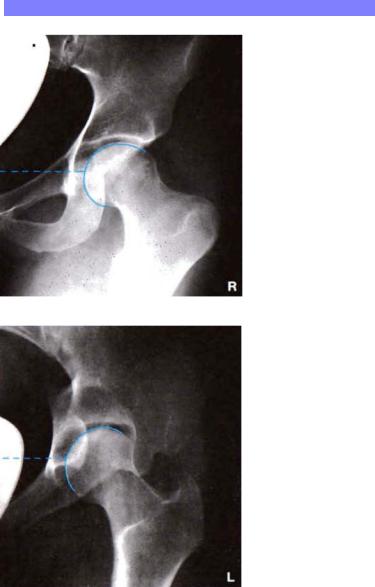
П о я с нижне й к о н е ч н о с т и
1
Снимок 1: передний контур
2
Снимок 2: задний контур
Критерии правильно выполненной рентгенограммы
—Суставная щель располагается в центре пленки.
—Контуры суставной поверхности головки бедренной кости не раздвоены (1 — передний, 2 — задний контур).
Головка бедренной кости: касательный снимок, укладка Schneider
1.Касательный снимок головки бедрен ной кости (передний контур)
2.Касательный снимок головки бедрен ной кости (задний контур)
Пояс нижней конечности
1
2
Критерии правильно выполненной рентгенограммы
—Полностью виден тазобедренный сустав.
—Шейка бедренной кости распола гается в центре пленки, она не уко рочена и видна без накладок.
—Вертелы проецируются друг на друга (1 и 2).
Центровка
—Пучок рентгеновско го излучения на правляется перпен дикулярно пленке, под углом 45° к про дольной оси тела.
—Центральный луч на
правляется в центр шейки бедренной кости (центр пахо вой области).
—Центрирование, ди афрагмирование, маркировка стороны.
Пожелания
—Кассета должна быть хорошо прижата к талии.
—Ягодицы располагаются таким образом, чтобы шейка бед ренной кости проецировалась на центр пленки.
—Если экран не используется, то для компенсации разности плотностей применяются мешочки с рисовой мукой.
Источник
Аксиальная проекция тазобедренного сустава. МРТ тазобедренного сустава в аксиальной проекции в норме
Аксиальная проекция тазобедренного сустава. Подвздошно-поясничная сумка находится в непосредственной близости к суставу спереди. Связка головки бедренной кости показана в профиль в виде уплощенной структуры. Видны два слоя наружной капсулы: более поверхностные продольные волокна и глубокие циркулярные волокна. Продольный рисунок хорошо демонстрирует вертлужную впадину в виде перевернутой буквы «Y». Подвздошная кость является ножкой, а плечи представлены передней и задней колоннами. Фронтальная проекция: наиболее важные структуры тазобедренного сустава. Отображены продольно ориентированные волокна связок наружного слоя капсулы и более глубокие циркулярные волокна круговой зоны. Обратите внимание на длинную ось связки головки бедренной кости и место ее прикрепления к поперечной связке. Ямка вертлужной впадины выполнена жировой подушкой.
Рентген копчика укладка. Атлас укладок при рентгенологических исследованиях (Кишковский А.Н.) — Глав. Часть 5
Укладки для рентгенографии крестца и копчик.
Назначение снимка. Снимок предназначен для изучения крестцовой кости и крестцово-подвздошных суставов в прямой задней проекции.
Укладка больного для выполнения снимка. Больной лежит на спине, ноги согнуты в коленных и тазобедренных суставах.
Срединная сагиттальная плоскость тела перпендикулярна плоскости стола и соответствует средней линии его деки. Кассета размером 18X24 см располагается в кассетодержателе в продольном положении соответственно области крестца. Проекция крестца на кожу определяется по фигуре ромба, видимой на задней поверхности таза.
Ромб полностью соответствует расположению крестца:на уровне верхнего угла ромба находится V поясничный позвонок, на уровне нижнего угла — V крестцовый,позвонок, на уровне боковых углов ромба —крестцово-подвздошные суставы.
Центральный пучок рентгеновского излучения направляют вертикально на середину линии, соединяющей верхние передние подвздошные ости. При выраженном поясничном лордозе пучок рентгеновского излучения направляют под углом 1 0—1 5° к вертикали в краниальном направлении. Фокусное расстояние — 100 см (рис. 265).
Информативность снимка. Крестец имеет форму клиновидного образования, основанием обращенного кверху. При выраженном поясничном лордозе крестец проекционно укорочен. По средней линии крестца определяется неравномерная тень — отображение срединного крестцового гребня. По сторонам от нее видны округлые просветления, обычно с более четкими дугообразными верхними контурами — отображение тазовых и спинных крестцовых отверстий. Верхнебоковые отделы крестца проекционно перекрываются задними отделами крыльев подвздошных костей.
Щели крестцово-подвздошных суставов имеют вид узких полосок просветления, образующих фигуру ромба или овала (рис. 266).
При воспалительных изменениях (сакроилеитах) четкость контуров этих просветлений теряется, возникает локальная деструкция кости.
Критерии правильности технических условий съемки и правильности укладки. Наиболее частые ошибки при выполнении снимка.
Рентген тазобедренного сустава у младенцев. Вывих тазобедренного сустава новорожденного – способы диагностики
Первое обследование новорожденного проводится в родильном отделении. Врачи определяют специфический признак – «синдром щелчка». Суть исследования – появление звука треска в области тазобедренного сустава при разведении ножек малыша. При его возникновении назначается незамедлительное лечение. При ранней иммобилизации можно гарантировать 100%-ую успешность терапии.
Контрольный рентген при дисплазии назначается через месяц. Кроме рентгена при осмотре ребенка врач оценивает определенные признаки:
• Симметричность складок – паховых, подъягодичных, подколенных;
• Разведение ног при согнутых коленях.
При нарушении отведения конечностей визуализируется усиленный мышечный тонус. У грудничков такое состояние корректируется медикаментозными средствами, назначаемыми невропатологом.
Врожденная патология бедра имеет склонность к односторонней локализации. При выявлении двухстороннего поражения следует рассчитывать на приобретенные факторы.
На УЗИ определяется насколько стабилен суставов, по возрасту ли формируются ядра окостенения. Эффект Допплера позволяет изучить кровоснабжение пораженных тканей, что позволяет предположить возможность самостоятельной регенерации.
Обязательный визит к травматологу должен быть осуществлен в 4 месяца. В этом возрасте появляется ядро оссификации, которое хорошо прослеживается на рентгенограмме. Смещение структуры на снимке позволяет установить дисплазию, подвывих, вывих.
Не пренебрегайте посещением ортопеда-травматолога, когда ребенку будет 4 месяца. Появление очага оссификации на рентгеновском снимке позволит достоверно установить или исключить расстройства бедренного сустава.
Болезнь Пертеса или асептический некроз головки бедренной кости у детей
Болезнь Пертеса является детским аналогом асептического некроза головки бедренной кости (другие названия: асептический остеонекроз, остеохондропатия головки бедренной кости, субхондральный некроз ядра окостенения головки бедренной кости). Суть заболевания состоит в нарушении артериального кровотока, питания костного вещества и костного мозга, что приводит к субхондральному асептическому некрозу и последующей перестройке костной ткани. Таким образом, процессы резорбции становятся преобладающими, головка деформируется, начинает разрушаться. Чаще всего заболеванию подвергается один из тазобедренных суставов, но нередко страдают оба сустава.
Болезни Пертеса подвержены в основном мальчики 3-14 лет , они болеют в 3-5 раз чаще, но и родители девочек должны быть настороже. По данным Шевцова В.И. и Макушина В.Д., очень часто болезнь Пертеса возникает на фоне хронической перегрузки (суммации микротравм) в сочетании с приобретённой или врождённой неполноценностью костно-суставного аппарата или одного из его звеньев.
Согласно данным детского ортопедического института Г. И. Турнера, для возникновения этого заболевания требуется предрасполагающий фактор – миелодисплазия (нарушение формирования) спинного мозга. При наличии миелодисплазии в головке бедренной кости иннервация и кровоснабжение изменены, что является одним из ведущих факторов при развитии болезни Пертеса. Заболевание возникнет, когда кровоснабжение головки бедренной кости резко снижено, что приводит к дистрофии кости и хрящевой ткани, некрозу головки бедренной кости (гибель части трабекулярной структуры), изменению анатомии и биомеханики сустава. Разрешающим фактором, как правило, является внешнее воздействие: травма, чрезмерная нагрузка на сустав, инфекция, нарушение обменных процессов в организме.
В развитии болезни Пертеса мы выделяем 4 стадии , связанные с количественным изменением костной ткани :
- I стадия – пациент ещё не знает о своем заболевании. Микроскопические изменений структуры кости выявляются не всеми методами диагностики. Развивается подхрящевой остеонекроз, при котором поражается губчатое вещество головки бедренной кости при неизменённом хряще. Зона структурных изменений составляет не более 10%.
- II стадия – возможно ощущение дискомфорта или выраженные боли в тазобедренном или коленном суставах . Происходит импрессионный перелом, при котором поверхность головки бедренной кости имеет трещины типа «треснувшей скорлупы». В зоне нагрузки трабекулы, тонкие костные пластинки, имеют трещины неправильной формы или очаги микроколлапса. Зона структурных изменений составляет не более 10-30 %.
- III стадия – при движении, нагрузке возникают боли, которые не исчезают в состоянии покоя. Это стадия фрагментации, которая характеризуется неровностью контуров головки бедренной кости, легкой степенью коллапса, возникновением нескольких очагов уплотнения или кистозного перерождения. Межсуставное пространство сужается или расширяется. Зона структурных изменений составляет не более 30-50 %.
- IV стадия – острая боль даже в положении лёжа, сустав лишён функциональности. Происходит вывих или подвывих. Головка полностью разрушается. Структура трабекул растворена или уплотнена, полосы трещин неправильной формы. Внутренние или внешние края вертлужной впадины смещаются. Межсуставное пространство сужено или исчезло. Зона структурных изменений составляет 50-80 %.
Источник